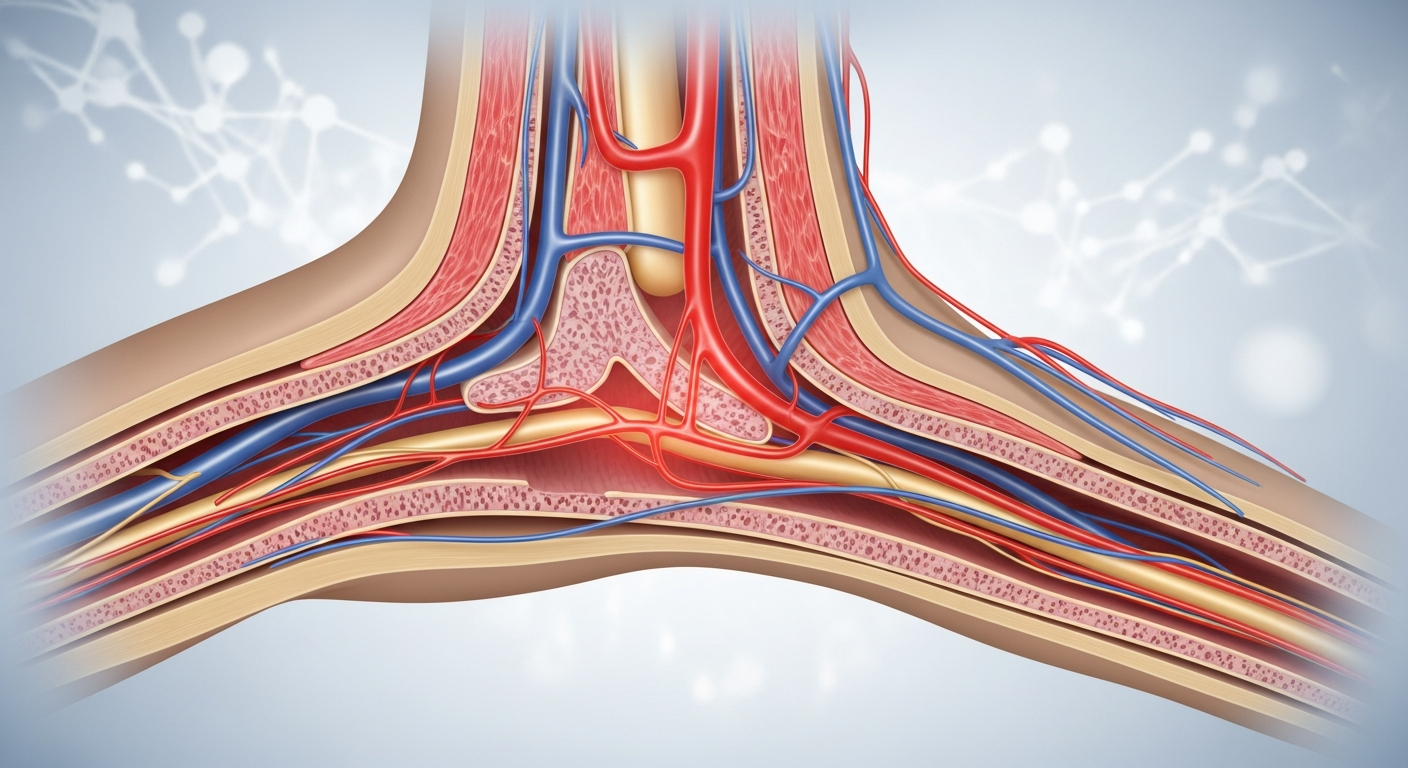
Le syndrome du tunnel tarsien n'est pas une fatalité. Bien que cette compression du nerf tibial postérieur puisse devenir très inconfortable au quotidien, comprendre ce qui se passe réellement dans votre pied change tout. Vous allez enfin savoir pourquoi cette douleur vous suit à chaque pas, et surtout, comment y remédier concrètement.
Comme beaucoup de pathologies du pied et de la cheville, le tunnel tarsien s'installe progressivement. Les signaux d'alerte arrivent souvent très tôt : une sensation de picotement à la plante du pied, une légère brûlure dans les orteils. Si vous les identifiez et agissez vite, vous évitez que le problème s'aggrave et que le nerf se détériore vraiment. C'est pour cela qu'on parle toujours d'un diagnostic précoce : c'est votre meilleur allié pour récupérer un pied fonctionnel et sans douleur.
| Aspect | Description clé |
|---|---|
| Définition | Compression du nerf tibial postérieur à la cheville, dans un canal fibreux |
| Zone affectée | Région rétro-malléolaire (arrière de la cheville), plante du pied, orteils |
| Symptômes initiaux | Picotements, brûlures, douleur sourde aggravée par l'activité |
| Causes principales | Traumatisme, anomalies biomécaniques, inflammation, maladies systémiques |
| Diagnostic | Examen clinique, tests de provocation, IRM ou EMG en cas de doute |
| Traitement initial | Repos, orthèses, infiltrations, kinésithérapie |
À retenir
Le syndrome du tunnel tarsien est une compression nerveuse qui démarre souvent insidieusement. Reconnaître les premiers signes (picotements, brûlures) et consulter rapidement augmente les chances d'une récupération complète sans chirurgie. La prise en charge doit d'abord identifier et corriger la cause (biomécanique du pied, inflammation, traumatisme) pour que le traitement soit vraiment efficace à long terme.
Qu'est-ce que le syndrome du tunnel tarsien et comment le reconnaître ?
Définition et anatomie du nerf tibial postérieur
Imaginez un petit tunnel fibreux situé à l'intérieur de votre cheville, juste derrière l'os de la malléole interne (la petite bosse osseuse qu'on sent de chaque côté de la cheville). C'est le canal tarsien. Par ce passage étroit passe le nerf tibial postérieur, qui descend du mollet, traverse la cheville et se divise en deux branches pour innerver la plante du pied et le talon.
Ce nerf est responsable de la sensibilité et de la motricité de votre pied. Il envoie aussi des informations constantes à votre cerveau sur la position de votre pied dans l'espace, ce qui vous permet de marcher sans y penser. Quand ce nerf se fait comprimer dans le tunnel tarsien, les messages qu'il envoie deviennent "brouillés". Au lieu de sensations normales, vous ressentez des picotements, des brûlures ou une sensation d'engourdissement désagréable.
Le tunnel tarsien n'est pas très large, ce qui signifie qu'une petite inflammation (gonflement des tendons qui passent aussi dans ce canal) suffit à déranger le nerf. Le ligament annulaire interne (une bande de tissu fibreux) forme le "toit" de ce tunnel. Quand ce ligament se tend ou que les tissus autour s'enflamment, le nerf n'a nulle part où aller et se trouve comprimé progressivement.
Symptômes précoces et signes d'alerte
Au départ, les signaux d'alerte sont très discrets et faciles à minimiser. Vous pouvez ressentir une légère sensation de picotement à la plante du pied, surtout après une journée debout ou une marche prolongée. Cette sensation ressemble parfois à une fourmillement après avoir gardé trop longtemps une jambe repliée. La différence : ici, le picotement persiste même après repos.
Un autre signe précoce est la brûlure légère au niveau de la voûte plantaire ou des orteils. Cette brûlure peut arriver sans effort particulier, simplement en restant debout un peu trop longtemps. Elle s'aggrave généralement vers la fin de la journée ou après une activité physique. Beaucoup de gens la décrivent comme une sensation de chaussure trop serrée ou de piqûres d'épingles invisibles.
Vous pouvez aussi remarquer une douleur sourde et lancinante à la face interne de la cheville, qui monte un peu dans le mollet. Cette douleur ne ressemble pas à une entorse classique. Elle est plutôt profonde, comme si quelque chose poussait de l'intérieur. Elle apparaît souvent lors de mouvements spécifiques : marcher sur terrain inégal, monter des escaliers, ou certains mouvements de la cheville.
Un indice clé à ne pas négliger : si vous souffrez d'une aponévrosite plantaire (douleur sous le talon) et que le traitement habituel ne fonctionne pas bien, le tunnel tarsien pourrait être en arrière-plan. Souvent, ces deux problèmes coexistent, et tant qu'on ne traite pas la compression nerveuse, la douleur plantaire persiste.
Quels sont les symptômes et signes cliniques du tunnel tarsien ?
Douleurs et sensations caractéristiques
La douleur du tunnel tarsien a une signature très particulière qui la distingue d'autres problèmes du pied. Elle ne ressemble pas à une douleur musculaire ou articulaire classique. C'est plutôt une douleur neuropathique, c'est-à-dire liée à l'irritation d'un nerf.
Les patients la décrivent souvent comme une brûlure profonde et persistante, parfois accompagnée de picotements ou de petites décharges électriques. Cette sensation peut rester localisée à la cheville ou irradier vers les orteils, la plante du pied ou remonter légèrement dans le mollet. Elle s'aggrave typiquement lors de la marche, surtout après être resté assis longtemps ou au moment de se lever.
Une caractéristique intéressante : la douleur s'intensifie souvent en fin de journée. Vous pouvez commencer la matinée sans trop de gêne, puis vers 17h-18h, le pied devient douloureux et brûlant. Cela vient du fait que l'inflammation s'accumule au fil du jour et que le nerf devient de plus en plus irrité.
Vous pouvez aussi avoir une sensation d'engourdissement partiel ou de "pied qui dort" sans raison apparente. Cette anesthésie bizarre peut toucher la plante du pied, le talon ou quelques orteils. Certaines zones deviennent moins sensibles au toucher, ce qui peut affecter votre équilibre ou votre sensation de contact avec le sol.
Attention à un détail important : la nuit, souvent, la douleur diminue ou disparaît. C'est normal, car vous ne sollicitez pas le pied. Cependant, si vous avez marché beaucoup la veille, la douleur nocturne peut persister et vous réveiller.
Symptômes avancés et complications
Si le tunnel tarsien n'est pas pris en charge assez tôt, le nerf peut commencer à souffrir réellement. À ce stade, les symptômes s'aggravent notablement et la vie quotidienne devient plus compliquée.
Une complication fréquente est la limitation progressive de vos activités. Vous commencez à éviter les longues marches, à refuser des sorties, à rester assis plus souvent. Cette inactivité provoque à son tour une faiblesse musculaire du pied et une fonte musculaire progressive. Le pied devient moins stable, ce qui augmente le risque de faux pas ou de chute.
L'engourdissement peut devenir plus prononcé. Vous perdez progressivement la sensation sous votre pied, ce qui change la façon dont vous marchez. C'est un problème sérieux, car vous avez besoin de sentir le sol pour avoir un bon équilibre et une marche coordonnée. Certains patients décrivent une sensation de "marcher sur du coton" ou comme si le pied était isolé du reste du corps.
Dans les cas avancés, vous pouvez remarquer des changements dans la forme du pied : atrophie des petits muscles de la plante du pied, ce qui modifie la voûte plantaire. Le pied peut aussi gonfler ou présenter un aspect bleuâtre si les vaisseaux sanguins qui passent aussi par le tunnel sont comprimés.
Une complication moins connue est le développement de douleurs compensatoires : en changeant votre façon de marcher pour éviter le pied douloureux, vous finissez par surcharger l'autre pied, le genou ou la hanche. Vous pouvez alors développer une tendinite ou une arthralgie du genou par simple adaptation mécanique.
Qu'est-ce qui cause le syndrome du tunnel tarsien ?
Causes mécaniques et traumatiques
Commençons par les causes les plus visibles : les traumatismes. Une entorse de cheville grave, une fracture, ou même un choc direct sur la malléole interne peut endommager les tissus autour du tunnel tarsien. Ces lésions provoquent un gonflement inflammatoire qui comprime le nerf.
Mais souvent, le tunnel tarsien se ferme sans traumatisme spectaculaire. C'est plutôt l'effet d'une mauvaise biomécanique du pied qui s'accumule au fil du temps. Imaginez un pied qui s'effondre vers l'intérieur (c'est ce qu'on appelle une pronation excessive). Cette position modifie les tensions dans le canal tarsien, expose le nerf à une pression constante, et petit à petit, l'inflammation s'installe.
Un autre scénario courant : vous portez régulièrement des chaussures trop serrées, en particulier au niveau de la cheville ou de la voûte plantaire. Cette compression directe peut irriter le tunnel tarsien jour après jour. C'est particulièrement vrai avec les chaussures de travail, les bottes de randonnée mal ajustées ou les talons hauts qui modifient la répartition des forces dans le pied.
Les personnes qui changent brutalement leur niveau d'activité sont aussi à risque. Vous décidez de vous mettre au jogging alors que vous aviez une vie sédentaire, ou vous augmentez vos marches quotidiennes de façon importante. Le pied n'a pas eu le temps de s'adapter progressivement, et le tunnel tarsien subit une surcharge d'un coup.
L'âge joue un rôle aussi. Avec le temps, les tendons qui passent dans le canal s'épaississent ou se calcifient légèrement, réduisant naturellement l'espace disponible. Un nerf qui avait de la place à 25 ans peut se retrouver comprimé à 50 ans, même sans incident particulier.
Facteurs de risque et conditions associées
Certaines maladies systémiques augmentent le risque de tunnel tarsien. L'hypothyroïdie en est un exemple classique. Quand la thyroïde fonctionne mal, le métabolisme ralentit et la muqueuse autour des nerfs peut s'épaissir (on appelle cela un dépôt de mucine). Ce dépôt réduit l'espace disponible dans le canal tarsien et comprime le nerf.
La polyarthrite rhumatoïde et autres inflammations articulaires chroniques peuvent aussi endommager les tendons qui passent dans le canal, provoquant une synovite (inflammation de la gaine des tendons). Cette inflammation augmente le volume des tendons et réduit d'autant l'espace du nerf.
Le surpoids ou l'obésité augmente la charge mécanique sur tous les pieds. Chaque kilo supplémentaire augmente la pression au sol à chaque pas. Avec le temps, cette surcharge constante provoque une inflammation des structures du canal tarsien.
Les diabétiques courent un risque augmenté. Non seulement le diabète fragilise les nerfs directement (neuropathie diabétique), mais l'inflammation chronique associée au diabète augmente aussi les risques de synovite et de compression.
Un autre facteur souvent oublié : le stress chronique et la tension musculaire qui l'accompagne. Quand vous êtes stressé longtemps, vos muscles, y compris ceux du pied et du mollet, restent contractés. Cette tension constante augmente les pressions internes dans le canal tarsien et peut déclencher ou aggraver une compression nerveuse.
L'immobilité prolongée ou le repos complet après une blessure peuvent aussi causer un tunnel tarsien. Quand vous ne bougez pas, les tissus autour du nerf deviennent raides et collent ensemble (adhérences). Une réadaptation progressive et mal conduite peut aggraver les choses.
Les kystes ganglionnaires (petites poches de liquide) qui se forment près du tunnel tarsien peuvent aussi comprimer le nerf. Ces kystes apparaissent souvent sans raison explicite et peuvent rester petits ou se développer progressivement.
Comment diagnostiquer le syndrome du tunnel tarsien ?
Examen clinique et tests spécifiques
Le diagnostic commence toujours par une bonne conversation avec votre médecin ou votre kinésithérapeute. Vous décrivez vos symptômes, quand ils ont commencé, ce qui les aggrave ou les soulage. Avez-vous eu un traumatisme récent ? Avez-vous changé vos habitudes d'activité ? Portez-vous des chaussures différentes ? Ces détails sont très révélateurs.
Ensuite vient l'examen physique. Le praticien palpe votre cheville, cherche à reproduire la douleur. Un test classique s'appelle le test de Tinel. Il consiste à tapoter légèrement sur le nerf tibial postérieur, juste derrière la malléole interne. Si un petit choc électrique ou une sensation de picotement irradie vers la plante du pied, c'est très suggestif d'une compression.
Un autre test est la manœuvre de mise en tension du nerf tibial postérieur. On vous demande de vous allonger sur le ventre, le praticien fléchit votre genou et tourne votre pied vers l'extérieur. Si cette position provoque ou augmente votre douleur ou vos picotements, c'est un bon indice.
Le praticien évalue aussi votre sensation et votre motricité. Il touche différentes zones de votre pied avec une épingle fine pour voir si vous sentez normalement. Il vous demande de bouger les orteils, de marcher sur la pointe des pieds ou sur les talons, pour vérifier que les muscles fonctionnent correctement.
Un examen approfondi de votre biomécanique est aussi important. Comment vous positionnez-vous quand vous marchez ? Votre pied s'effondre vers l'intérieur (pronation) ou vers l'extérieur ? Quelle est la hauteur de votre voûte plantaire ? Ces caractéristiques expliquent souvent pourquoi le tunnel tarsien s'est comprimé.
Examens complémentaires (échographie, IRM, EMG)
Si les tests cliniques sont très suggestifs mais que le diagnostic reste flou, on peut utiliser l'imagerie. L'échographie est souvent la première étape. C'est rapide, sans radiation et peu coûteux. L'échographiste visualise le nerf tibial postérieur dans le canal tarsien et peut voir s'il est comprimé ou s'il y a du gonflement des tissus alentour. L'avantage supplémentaire : on peut aussi chercher des kystes ganglionnaires ou une inflammation des tendons.
L'IRM (imagerie par résonance magnétique) offre une vue encore plus détaillée. Elle montre les tissus mous en très haute résolution et permet de voir exactement quel tissu comprime le nerf : le ligament annulaire, une gaine de tendon épaissie, un kyste, ou une inflammation généralisée. L'IRM est particulièrement utile si vous envisagez une chirurgie, car elle aide le chirurgien à bien préparer l'intervention.
L'EMG ou électromyographie est un test un peu plus invasif mais très informatif. On vous enfonce de petites aiguilles dans les muscles du pied et on enregistre l'activité électrique du muscle au repos et lors de contractions. Si le nerf est vraiment endommagé, l'activité est anormale. Ce test confirme donc qu'il y a un problème neurologique et juge la gravité des dégâts au nerf.
L'étude de conduction nerveuse est souvent associée à l'EMG. On place des électrodes sur la peau et on stimule électriquement le nerf tibial postérieur. On mesure ensuite la vitesse à laquelle le signal voyage le long du nerf. Une diminution de cette vitesse confirme que le nerf est comprimé ou endommagé.
Dans la pratique, beaucoup de cas se règlent avec un examen clinique complet associé à une échographie. Les tests plus poussés comme l'IRM ou l'EMG sont réservés aux cas peu clairs ou quand on prépare une chirurgie.
Quels sont les traitements efficaces du tunnel tarsien ?
Traitements conservateurs et non chirurgicaux
La bonne nouvelle : la majorité des cas de tunnel tarsien répond bien au traitement non chirurgical s'il est appliqué assez tôt et de façon cohérente. L'idée générale est d'abord de réduire l'inflammation et la compression du nerf, puis de corriger la cause sous-jacente pour éviter que ça revienne.
Le repos relatif est la première étape. Cela ne veut pas dire rester complètement immobile, mais limiter les activités qui surcharger le pied. Si la marche prolongée vous fait mal, réduisez-la. Si certaines chaussures aggravent les symptômes, cessez de les porter. L'idée est de donner au nerf une chance de "respirer" et de se dégonfler sans être constamment comprimé.
La cryothérapie (application de froid) aide à réduire l'inflammation. Une poche de glaçons appliquée 15 minutes, 2 à 3 fois par jour sur l'intérieur de la cheville diminue l'enflure. Le froid agit aussi comme analgésique temporaire et peut vous soulager immédiatement après une journée d'activité.
Le port d'une orthèse plantaire sur mesure est une intervention vraiment importante. Une bonne orthèse corrige votre pronation excessive, stabilise la voûte plantaire et réduit les forces anormales qui comprimaient le nerf. On ne parle pas de semelles en plastique génériques, mais d'une orthèse fabriquée après analyse détaillée de votre marche. Avec une bonne orthèse, beaucoup de patients ressentent une amélioration en quelques semaines.
Les exercices de mobilité et d'étirement sont ensuite graduellement introduits. Un kinésithérapeute expert peut vous montrer comment étirer doucement le nerf tibial postérieur, assouplir le mollet (qui souvent participe à la compression) et renforcer progressivement les petits muscles du pied. Ces exercices doivent être doux au début, puis progressifs.
Les anti-inflammatoires non stéroïdiens (ibuprofène, naproxène) peuvent aider à court terme en réduisant l'inflammation, mais ne règlent pas la cause. Ils peuvent masquer les symptômes juste assez pour vous permettre de suivre une rééducation, ce qui est utile.
L'infiltration de corticoïdes est une intervention qui mérite d'être discutée avec votre médecin. Une injections de corticoïdes directement autour du nerf tibial postérieur réduit rapidement l'inflammation et peut soulager les symptômes pendant quelques semaines à plusieurs mois. Cette fenêtre temporelle permet de commencer la rééducation sans trop de douleur. Cependant, ce n'est pas une solution définitive et l'injection doit être associée à une correction biomécanique.
Le port d'une chevillère de soutien ou d'un bandage de compression peut aussi aider. Cela maintient la cheville stable et réduit les mouvements qui irritent le nerf. Certaines personnes trouvent très bénéfique de dormir avec une attelle de nuit pour immobiliser doucement le pied.
Quand recourir à la chirurgie et types d'interventions
La chirurgie n'est envisagée que quand tout le reste a été essayé sans succès notable. Typiquement, on attend au moins 3 à 6 mois de traitement conservateur bien conduit avant de parler chirurgie. Les excellents candidats à la chirurgie sont ceux dont les symptômes persistent, s'aggravent ou chez qui on observe des signes de dégâts nerveux progressifs.
L'intervention chirurgicale standard s'appelle la libération du tunnel tarsien ou décompression du canal tarsien. Le chirurgien fait une incision à l'intérieur de la cheville et divise le ligament annulaire interne. Ce ligament était la "chaîne" qui comprimait le nerf. En le coupant, on augmente immédiatement l'espace disponible pour le nerf.
Pendant la même intervention, le chirurgien peut aussi retirer tout tissu cicatriciel ou fibreux qui s'est accumulé autour du nerf, enlever un kyste ganglionnaire s'il y en a un, ou traiter une inflammation des tendons si elle est la cause.
L'intervention peut se faire sous anesthésie locale ou générale selon la préférence du chirurgien et votre situation. C'est généralement une procédure rapide, moins d'une heure. Vous rentrez souvent à la maison le jour même ou le lendemain.
Plus récemment, certains chirurgiens proposent une approche endoscopique, c'est-à-dire par une toute petite incision avec une caméra. Cela réduit les dégâts aux tissus, accélère la cicatrisation et diminue la douleur post-opératoire. Cependant, cette technique nécessite une expertise spécifique et n'est pas disponible partout.
Il existe aussi des cas où la cause est un kyste ganglionnaire ou une autre lésion spécifique. Dans ces situations, le chirurgien vise à enlever cette cause plutôt que de diviser simplement le ligament.
Récupération et pronostic après traitement
Après une chirurgie de libération du tunnel tarsien, la récupération est généralement progressive mais encourageante. Les premiers jours, vous ressentirez une amélioration nette de la douleur ou au moins une modification agréable (la douleur change de character). Le soulagement peut être immédiat ou progressif sur quelques semaines.
Les semaines qui suivent, vous allez être encouragé à recommencer à marcher et à bouger progressivement. Une rééducation légère commence assez vite pour éviter les raideurs et les adhérences. Vous pouvez reprendre les escaliers, la marche, puis progressivement les activités plus exigeantes.
La plupart des patients retrouvent une fonction normale du pied dans les 6 à 12 semaines après chirurgie. Cependant, la sensation peut mettre plus longtemps à revenir si le nerf était vraiment endommagé. Patience : la régénération nerveuse est lente, elle peut prendre 3 à 6 mois, voire plus dans les cas sévères.
Le taux de succès de la chirurgie dépend beaucoup de la gravité des dégâts préexistants au nerf. Si vous intervenez tôt, quand le nerf n'est que comprimé mais pas vraiment détérioré, le résultat est excellent. Si on attend trop et que le nerf a commencé à dégénérer, la récupération est partielle.
Un détail important : la chirurgie ne règle pas la cause biomécanique qui a créé la compression au départ. Si vous retournez aux mêmes chaussures, à la même biomécanique défectueuse et sans orthèse de soutien, le problème peut revenir. C'est pourquoi même après chirurgie, l'adoption d'une orthèse plantaire, le renforcement des muscles du pied et l'attention à l'activité restent importants.
Les complications chirurgicales sont rares mais possibles. Une cicatrice trop abondante peut récomprimer le nerf (cicatricial entrapment). Un hématome ou une infection de la plaie peuvent retarder la guérison. Le nerf lui-même peut être endommagé accidentellement pendant la chirurgie, laissant une perte de sensation permanente. Ces risques sont globalement faibles entre les mains d'un chirurgien expérimenté.
Avec un traitement précoce et bien conduit, la majorité des patients revient à une vie sans douleur et avec un pied fonctionnel. L'investissement en temps et en efforts dans la rééducation post-opératoire détermine largement la qualité du résultat final.
Conclusion
Le syndrome du tunnel tarsien n'est jamais une fatalité chronique. Qu'il soit traité par une orthèse et de la kinésithérapie bien pensées, ou par une chirurgie si vraiment nécessaire, une récupération est possible. Le secret réside dans le timing : plus tôt vous identifiez ces picotements et ces brûlures, moins le nerf souffre et meilleure est votre chance de récupération complète.
L'apprentissage à retenir en 2026 : examinez votre pied, écoutez ce qu'il vous dit et consultez sans attendre si vous ressentez une douleur ou des sensations inhabituelles à la cheville et la plante du pied. Une bonne évaluation clinique et une correction précoce des anomalies biomécaniques vous offrent toutes les chances de continuer à marcher sans douleur et à reprendre les activités qui vous plaisent.