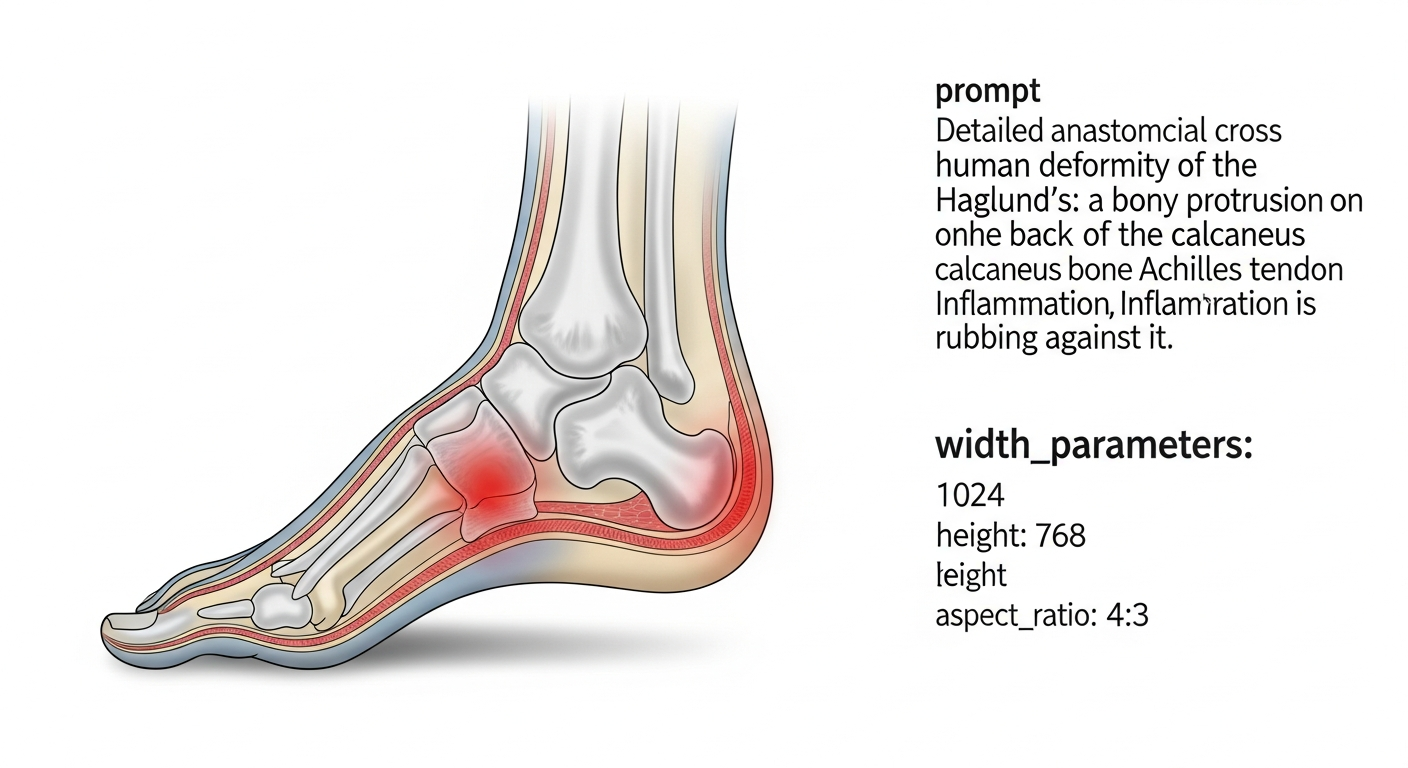
La maladie de Haglund fait partie de ces douleurs du talon qui s'installent progressivement, sans crise spectaculaire, mais qui finissent par transformer votre quotidien. Vous ressentez une gêne croissante à l'arrière du talon, surtout quand vous portez certaines chaussures, et cette petite bosse qui apparaît devient de plus en plus douloureuse. Ce n'est pas une fatalité liée à l'âge ou au sport : il s'agit d'une véritable mécanique corporelle qui s'est légèrement déréglée, et que vous pouvez comprendre et corriger.
L'intérêt de bien connaître cette pathologie, c'est de pouvoir agir rapidement, avant que la douleur ne vous impose des restrictions majeures. Entre les ajustements simples au chaussage et les solutions plus étoffées comme la rééducation ou la chirurgie, vous disposez d'un vrai panel de possibilités. Commençons par les bases : d'où vient cette douleur, pourquoi elle apparaît, et comment la soulager sans attendre.
| Aspect | Description |
|---|---|
| Qu'est-ce que c'est | Un conflit mécanique entre le tendon d'Achille et une excroissance osseuse à l'arrière du talon (calcanéum) |
| Localisation | Partie postérieure du talon, à l'insertion du tendon d'Achille |
| Symptômes clés | Douleur au chaussage, bosse visible, rougeur et gonflement, douleur à la palpation |
| Personnes touchées | Surtout 20-30 ans, sportifs, personnes avec pieds creux, souvent bilatérale |
| Cause principale | Morphologie du pied associée au port de chaussures à contrefort rigide |
| Prise en charge | Non chirurgicale d'abord (chaussage, semelles, kiné), chirurgicale si nécessaire |
À retenir
La maladie de Haglund est une irritation mécanique du tendon d'Achille causée par une excroissance osseuse du talon. Elle progresse surtout quand le chaussage aggrave le frottement. La bonne nouvelle : adapter votre chaussage, corriger la posture du pied avec des semelles et suivre une rééducation bien menée résout le problème chez la plupart des personnes, sans passer par la chirurgie.
Qu'est-ce que la maladie de Haglund et comment la reconnaître ?
Anatomie et mécanisme du conflit rétro-calcanéen
Votre talon est formé par un os appelé calcanéum, et le tendon d'Achille vient s'y accrocher à sa partie supérieure. Entre cet os et le tendon, il existe une petite bourse remplie de liquide synovial : la bourse rétro-calcanéenne. Elle joue le rôle d'un coussin anti-friction, qui permet au tendon de glisser sans douleur quand vous marchez ou courez.
La maladie de Haglund apparaît quand la partie arrière-supérieure du calcanéum se déforme : elle devient trop saillante, trop pointue. Cette excroissance osseuse frotte directement contre le tendon d'Achille, et le frottement répété provoque une inflammation de la bourse. Progressivement, la zone gonflée, irritée, commence à frotter aussi contre la tige de la chaussure à chaque pas. C'est ce double conflit (os contre tendon, puis zone enflammée contre chaussure) qui crée la douleur.
Au-delà de la bourse rétro-calcanéenne, l'inflammation peut atteindre le tendon lui-même, provoquant une tendinite ou tendinopathie d'Achille. Les fibres du tendon, sollicitées constamment par ce frottement, s'irritent et perdent de leur souplesse. C'est pourquoi vous pouvez ressentir une douleur même au repos, si l'inflammation s'est installée durablement.
Symptômes et signes d'alerte
Le signal le plus courant est une douleur de l'arrière du talon quand vous portez des chaussures fermées, particulièrement celles avec un contrefort (la partie rigide du talon) serré. Cette douleur apparaît d'abord seulement au chaussage, puis, sans intervention, elle peut persister même après avoir enlevé les chaussures.
En regardant votre talon, vous verrez progressivement se former une petite bosse très visible à l'arrière. La peau au-dessus devient rouge, gonflée, et peut même développer une callosité ou une irritation cutanée. Si vous appuyez dessus, la palpation provoque une douleur vive : c'est le signe d'une inflammation bien établie.
Les activités soutenues aggravent la situation : la marche prolongée, la course, ou même simplement rester debout longtemps peuvent raviver la douleur. Chez certains, la douleur remonte le long du tendon d'Achille jusqu'au mollet, ce qui signale une atteinte inflammatoire plus large. Si vous notez une difficulté croissante à chausser vos chaussures habituelles, ou que vous commencez à éviter certaines activités sportives, c'est que la maladie progresse et demande une prise en charge.
Quelles sont les causes et les facteurs de risque ?
Le rôle du chaussage et de la morphologie du pied
Deux éléments se combinent pour créer la maladie de Haglund : votre morphologie de pied et votre choix de chaussures. La morphologie d'abord : la présence d'une excroissance osseuse à l'arrière du calcanéum est soit héréditaire, soit acquise par usure progressive. Un pied creux, c'est-à-dire une voûte plantaire très prononcée, aggrave le risque. Pourquoi ? Parce qu'un pied creux projette plus en arrière la partie postérieure du talon, amplifiant le contact avec le tendon.
Ensuite vient le chaussage. Les chaussures avec contrefort rigide (talons fermés, durs, inflexibles) pressent constamment cette zone arrière du talon, transformant le simple frottement anatomique en irritation mécanique répétée. Les chaussures de sécurité, les bottes rigides, les talons serrés : tous ces types de chaussures augmentent le conflit. À l'inverse, les chaussures souples, ouvertes à l'arrière, ou les sandales riduisent ou éliminent ce conflit.
L'interaction entre ces deux facteurs est décisive. Vous pouvez avoir une légère excroissance osseuse et rester asympomatique si vous portez des chaussures souples. Vous pouvez aussi avoir une morphologie normale, mais développer une inflammation à force de porter des chaussures rigides. Pour la plupart des cas, c'est la combinaison des deux qui déclenche les symptômes.
Populations et activités les plus touchées
La maladie de Haglund se rencontre principalement entre 20 et 30 ans, une période de vie active où l'on pratique beaucoup de sport ou de marche. Les coureurs de fond, les danseurs, les militaires et tous ceux qui combinent intensité sportive et port de chaussures rigides sont plus exposés. Elle est souvent bilatérale, c'est-à-dire qu'elle affecte les deux talons, ce qui renforce l'hypothèse d'une prédisposition morphologique.
Les personnes avec un pied creux naturel présentent un risque plus élevé. Les athlètes qui transitionnent vers des chaussures de sport plus fermées ou des crampons rigides voient parfois apparaître les premiers symptômes. Même un changement simple, comme adopter une nouvelle paire de baskets avec contrefort dur, peut déclencher l'inflammation chez une personne prédisposée.
Comment soulager la maladie de Haglund sans chirurgie ?
Modifications du chaussage et orthèses plantaires
L'étape la plus immédiate et la plus efficace est de modifier votre chaussage. Cela signifie abandonner temporairement les chaussures rigides à contrefort dur pour privilégier des modèles souples, confortables, idéalement montants et pas trop serrés à l'arrière. Les sandales ouvertes au talon, les chaussures de sport souples avec système de laçage ajustable, ou même les mules sans talon fermé constituent de bons choix. L'objectif est simple : réduire le frottement entre l'excroissance osseuse et la tige de la chaussure.
Les semelles orthopédiques jouent un rôle complémentaire majeur. Une semelle bien ajustée modifie les rapports osseux du pied dans la chaussure en réhorizontalisant légèrement le calcanéum. Cette correction mineure diminue la pression sur la zone enflammée. On peut aussi ajouter des coussins protecteurs spécifiques au niveau du talon, ou utiliser des contreforts externes mous qui épousent doucement la forme sans la comprimer. Certaines personnes bénéficient aussi de semelles anti-pronation ou anti-supination si leur déroulement du pied accentue le problème.
Ces ajustements prennent 2-3 semaines avant de montrer leurs effets réels. Il faut s'attendre à une période d'adaptation durant laquelle la douleur peut même augmenter légèrement (le temps que l'inflammation baisse), puis progressivement, la gêne au chaussage et la douleur diminuent notablement.
Traitement médical et rééducation
En parallèle du chaussage, le traitement médical vise à calmer l'inflammation. Les anti-inflammatoires non stéroïdiens (type ibuprofène) pris par voie orale procurent un soulagement temporaire, particulièrement utiles les premiers jours quand la douleur est aiguë. Les anti-inflammatoires en application locale (pommades, gels) complètent ce traitement en agissant directement au contact de la peau.
La rééducation kinésithérapique est l'élément central d'une prise en charge sans chirurgie réussie. Votre kinésithérapeute travaille à plusieurs niveaux : assouplir les chaînes musculaires postérieures (mollet, soléaire, tendon d'Achille), améliorer la proprioception du pied, corriger votre posture et votre déroulement du pied à la marche. Les étirements doux et réguliers du tendon d'Achille réduisent la tension, les massages transverses profonds sur le tendon lui-même diminuent l'inflammation sans agresser les tissus, et les exercices de renforcement progressif reconstructuisent la stabilité du pied.
Cette rééducation demande de la patience et de la régularité : 2-3 séances par semaine pendant 4-8 semaines. Vous devez aussi faire des exercices à domicile quotidiennement. Pour une bonne partie des patients (notamment ceux qui commencent tôt), cette approche combinée résout le problème définitivement sans jamais devoir passer par la chirurgie.
Quand et comment se fait l'intervention chirurgicale ?
Les différentes techniques opératoires
Vous envisagez la chirurgie quand la gêne persiste malgré 2-3 mois de prise en charge non chirurgicale bien conduite, ou quand les douleurs deviennent tellement handicapantes qu'elles affectent votre travail ou votre qualité de vie au quotidien. L'objectif chirurgical est simple : supprimer ou réduire l'excroissance osseuse qui cause le conflit, et si nécessaire, réinsérer le tendon pour soulager la tension.
La première approche est la calcanéoplastie, aussi appelée ostéotomie du processus postéro-latéral. Elle consiste à enlever ou limer l'excroissance osseuse saillante. L'intervention se pratique sous contrôle endoscopique (caméra) ou à ciel ouvert, selon l'anatomie et la préférence du chirurgien. Cette technique laisse le tendon à son point d'insertion naturel.
Une deuxième option est la désinsertion-réinsertion du tendon d'Achille avec calcanéoplastie. Elle est privilégiée quand le tendon lui-même est très abîmé ou quand la calcanéoplastie seule s'avère insuffisante. Le chirurgien détache délicatement le tendon de son insertion, retire l'excroissance osseuse, puis réinsère le tendon à un niveau moins exposé au conflit. Cette approche traite à la fois l'os et le tendon, d'où son intérêt dans les cas sévères.
L'ostéotomie calcanéenne de Zadek représente une approche plus globale : elle modifie l'angle d'orientation du calcanéum lui-même, pas seulement l'excroissance. Cette technique est réservée aux cas particulièrement complexes ou récidivants.
Déroulement, durée et anesthésie
L'intervention dure en général 30 à 60 minutes selon la technique choisie. Une anesthésie locale associée à une sédation légère (anesthésie locale avec produits calmants intraveineux) suffit souvent, ce qui permet au patient de rester conscient mais relaxé et indolore. Une anesthésie générale peut aussi être proposée si le patient la préfère.
Vous arrivez le jour de l'intervention, passez les préparatifs anesthésiques habituels, puis allez au bloc opératoire. L'équipe chirurgicale nettoie le site, pose les champs stériles, et débute l'intervention. Pour une calcanéoplastie simple, la cicatrice reste petite (quelques centimètres). Le chirurgien utilise parfois des techniques minimalement invasives avec caméra endoscopique pour limiter les dégâts aux tissus mous. À la fin, le site est fermé avec des points de suture, parfois un pansement compressif est appliqué.
Dans la plupart des cas, l'hospitalisation est ambulatoire ou de 24 heures seulement. Vous repartez à domicile avec un protocole strict d'immobilisation et de repos.
Complications et risques post-opératoires
Comme toute intervention, la chirurgie du talon comporte des risques, heureusement rares. L'infection du site opératoire, bien que peu fréquente, reste une possibilité ; elle se prévient par une bonne hygiène et le respect des pansements. L'hématome (collection de sang) peut apparaître et se résorbe généralement tout seul en quelques semaines. Une cicatrisation problématique, notamment une cicatrice hypertrophique ou adhérente, peut prolonger la douleur et réduire la mobilité du talon.
Plus spécifiquement, il existe un risque de tendinite ou de rupture du tendon d'Achille après intervention, surtout si la rééducation post-opératoire n'est pas progressive. Une douleur persistante ou une sensation d'instabilité du pied peut aussi survenir si la correction de la morphologie n'a pas été optimale. Enfin, une récidive de la douleur est possible si la cause sous-jacente (pieds creux, chaussage inadapté) n'est pas corrigée après la chirurgie.
Ces complications restent l'exception, et la grande majorité des patients se contentent de douleurs mineures post-opératoires bien gérées par des antalgiques usuels.
Convalescence et retour aux activités : que faut-il savoir ?
Suites immédiates et délais de cicatrisation
Dans les 48 premières heures post-opératoires, vous devez absolument garder le pied levé en hauteur, au-dessus du cœur, pour réduire le gonflement. Un gonflement important est normal et ne signale pas une complication ; il fait partie du processus de cicatrisation. Des glaçages réguliers (15-20 minutes toutes les 2-3 heures) aident à contrôler cette enflure.
Les points de suture sont généralement retirés après 2-3 semaines. À ce stade, la cicatrice externe est bien fermée, mais la cicatrisation interne des tissus mous prend plusieurs semaines supplémentaires. Vous restez immobilisé partiellement selon les consignes de votre chirurgien : certains cas demandent une botte plâtrée ou une orthèse rigide pendant 3-4 semaines, d'autres seulement du repos relatif avec chaussage adapté.
La reprise du travail dépend de votre métier. Un emploi de bureau peut reprendre après 2-3 semaines. Un métier exigeant physiquement ou necessitant de rester debout longtemps demande 4-6 semaines minimum. La douleur résiduelle diminue progressivement : tolerable après 4 semaines, mineure après 6-8 semaines, souvent résorbée après 3 mois. Certains patients ressentent une gêne légère pendant 6 mois, ce qui reste considéré comme une bonne récupération.
Exercices de rééducation et reprise du sport
La rééducation démarre doucement une fois que votre chirurgien donne le feu vert, généralement vers J10-J15 post-opératoire. Elle commence par des mouvements très doux du pied et de la cheville, sans appui ou avec appui léger. Ensuite, progressivement, vous augmentez la charge : marche en éloignant progressivement les béquilles ou la canne d'appui, puis appui complet du pied.
Les étirements du tendon d'Achille reprennent avec douceur après la 3ème semaine, en étirements statiques légers et brefs. Les exercices de renforcement du mollet et du pied interviennent plus tard, autour de la 6ème-8ème semaine, en commençant par des contractions isométriques (sans mouvement) puis progressant vers des mouvements contre résistance légère.
La reprise du sport dépend de sa nature. La marche normale peut reprendre après 6-8 semaines. La natation est excellente dès la 4ème-5ème semaine (sans plongeon, juste se déplacer). La course à pied ne reprend que vers la 10ème-12ème semaine, progressivement, en commençant par du jogging léger. Les sports d'impact (football, tennis, CrossFit) demandent 3-4 mois avant une reprise complète. Tout étirement ou renforcement excessif avant les délais appropriés risque de réveiller l'inflammation ou de compromettre la cicatrisation.
Tout au long de cette récupération, le respect des consignes du chirurgien et du kinésithérapeute prévient les complications et assure un retour définitif à la vie normale et à vos activités sans douleur.
Conclusion
La maladie de Haglund n'est pas une fatalité. Elle naît de la rencontre entre une morphologie de pied particulière et un chaussage inadapté. Vous disposez de réels leviers pour la combattre : modifier vos chaussures, corriger la posture et l'alignement du pied avec des semelles adaptées, renforcer les structures par la rééducation. Ces trois axes de travail, mis en place rapidement et régulièrement, résolvent le problème chez la majorité des personnes, sans jamais passer à la chirurgie.
Si malgré 2-3 mois de prise en charge non chirurgicale la douleur persiste et handicape votre quotidien, la chirurgie devient légitime. Elle est efficace, les risques bien maîtrisés, et la récupération progressive et régulière. Le point décisif : restez acteur de votre guérison. Adaptez votre chaussage, faites les exercices prescrits, écoutez votre corps, et progressez sans impatience.