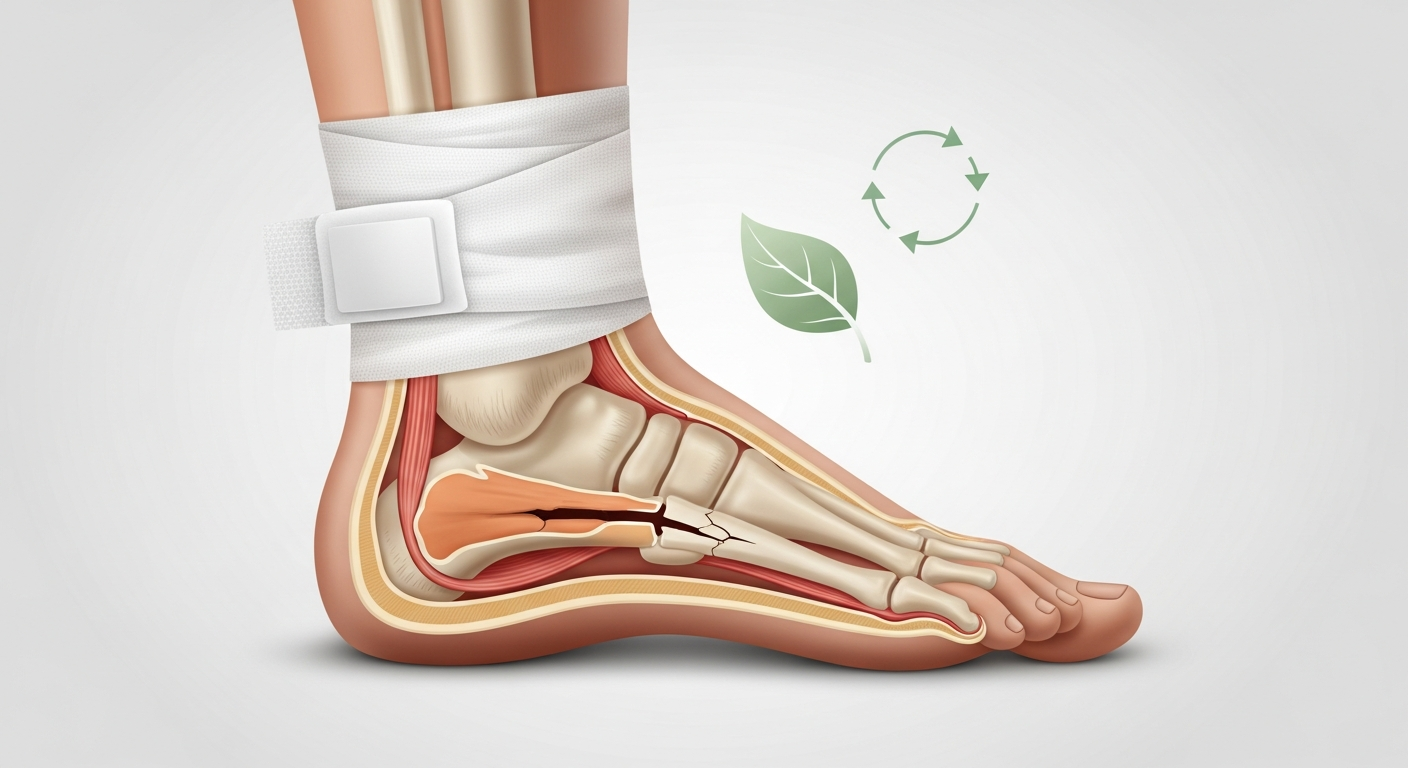
Une fracture du calcanéum, c'est cette blessure du talon qui change brutalement votre quotidien. Un instant vous marchez normalement, l'instant suivant une chute, un saut maladroit ou un accident vous immobilise complètement. En 2026, les équipes médicales disposent de moyens diagnostiques et thérapeutiques bien rodés pour prendre en charge cette fracture, mais la route vers la guérison reste longue et exige une véritable compréhension de ce qui se passe dans votre pied.
Ce guide vous accompagne du moment où vous vous retrouvez aux urgences jusqu'aux premiers pas hors de votre maison, en passant par tous les choix de traitement et les phases de rééducation. Vous découvrirez pourquoi cette fracture du talon est si particulière, comment les médecins décident entre une opération ou une simple immobilisation, et comment reprendre progressivement vos activités sans aggraver les choses. L'objectif : que vous compreniez votre situation et deveniez acteur de votre rétablissement.
| Phase | Durée approximative | Principaux objectifs |
| Immobilisation (orthopédique ou post-chirurgie) | 6 à 8 semaines | Repos complet, réduction du gonflement |
| Reprise progressive de l'appui | 2 à 4 semaines | Charger progressivement le pied |
| Renforcement et récupération | 2 à 4 mois | Marche normale, retrouver de la force |
| Retour aux activités normales | 3 à 6 mois et au-delà | Sport, travail physique, activités antérieures |
À retenir
Une fracture du calcanéum n'est pas une fracture banale : elle touche l'os qui supporte tout votre poids et implique souvent une articulation de la cheville. Le choix entre une prise en charge orthopédique (sans opération) ou chirurgicale dépend surtout du déplacement des fragments osseux. La rééducation est longue mais prévisible : en général 3 à 6 mois pour retrouver une vie normale, davantage si vous souhaitez reprendre du sport. L'immobilisation initiale est incontournable, mais c'est votre implication en rééducation qui fera vraiment la différence pour éviter une arthrose précoce du talon.
Qu'est-ce qu'une fracture du calcanéum et quelles en sont les causes ?
Anatomie et rôle du calcanéum dans la structure du pied
Le calcanéum, c'est l'os du talon. Pour bien le visualiser, imaginez que votre pied est composé de plusieurs petits os imbriqués les uns dans les autres. Le calcanéum est le plus volumineux de tous ces os. Il se loge juste sous un autre os appelé le talus (ou astragale), qui lui-même relie le pied à la jambe via la cheville.
Son rôle est absolument fondamental. Chaque fois que vous marchez, vous sautez ou même que vous vous tenez debout, c'est le calcanéum qui absorbe une grande partie de l'impact. Il agit comme un amortisseur : il reçoit le choc du sol et le transmet de manière contrôlée vers le reste de votre squelette. En même temps, il participe à la stabilité du pied et aide à créer l'arche plantaire (cette courbe naturelle de la plante du pied qui donne sa forme). Le calcanéum s'articule aussi avec d'autres os devant lui (le cuboïde et le naviculaire) pour permettre tous les mouvements de la cheville et de l'arrière-pied.
Quand le calcanéum se fracture, ce système d'amortissement se désorganise. L'os se casse en morceaux, parfois en deux ou trois fragments, parfois en plusieurs. Si ces fragments ne sont pas remis en place correctement, votre pied ne fonctionne plus normalement. C'est pour cela que cette fracture est considérée comme l'une des plus graves du pied : elle paralyse votre mobilité et risque de créer des problèmes à long terme comme une arthrose précoce.
Mécanismes et causes principales de fracture
La fracture du calcanéum survient presque toujours après un traumatisme violent. L'os cède sous une force importante appliquée sur le talon.
Les causes les plus fréquentes en 2026 sont :
La chute de hauteur reste la plus commune. Vous tombez d'une échelle, de la toiture d'une maison, d'un escalier, ou même vous vous réceptionnez mal après un saut. Le poids de votre corps tombe sur le talon qui frappe le sol avec violence. Ce mécanisme représente environ 80 % des fractures du calcanéum. Paradoxalement, certaines de ces chutes peuvent survenir lors d'activités banales : tomber dans un escalier intérieur, se recevoir en sautant d'une hauteur même modérée si vous atterrissez mal.
Les accidents de la route ou du travail sont responsables d'environ 10 à 15 % des cas. Un écrasement du pied, un choc direct sur le talon lors d'un accident, un pied coincé sous un objet lourd : autant de mécanismes qui créent cette fracture.
Les accidents sportifs (environ 8 %) incluent les chutes en escalade, les réceptions ratées après un saut en basketball ou en parkour, ou les chutes à moto/VTT.
Les fractures de fatigue représentent une part mineure (environ 2 %). Elles surviennent après des efforts répétés sans trauma aigu : imaginez un soldat qui marche des kilomètres avec un poids lourd, ou un athlète d'endurance qui accumule les sauts et les réceptions.
Une particularité importante : dans environ 20 % des cas, les deux pieds sont fracturés simultanément. Cela se voit quand la personne se reçoit des deux pieds sur le sol lors d'une chute de hauteur.
Facteurs de risque et populations à risque
Certaines personnes présentent un risque augmenté de fracture du calcanéum, même après un traumatisme qui ne fracasserait pas forcément les autres.
L'ostéoporose est un facteur majeur. Si vos os sont fragiles (ce qui se voit surtout après 60 ans, chez les femmes ménopausées, ou chez les personnes sous certains traitements), le calcanéum se casse plus facilement. Une simple chute domestique peut suffire.
Le diabète augmente aussi le risque. Les personnes diabétiques ont parfois une fragilité osseuse accrue, même si leur densité osseuse paraît normale à la radiographie. De plus, en cas de diabète depuis longtemps, une neuropathie (perte de sensibilité du pied) peut faire qu'une fracture passe inaperçue ou s'aggrave sans que le patient s'en rende compte.
L'âge joue un rôle. Les hommes sont touchés 5 à 8 fois plus que les femmes avant 65 ans (parce qu'ils font davantage d'activités à risque ou de travaux en hauteur). Après 65 ans, les femmes rattrapent les hommes du fait de l'ostéoporose.
Les métiers à risque (couvreurs, électriciens, ouvriers du bâtiment, pompiers) présentent une incidence augmentée. La moitié des fractures du calcanéum sont d'ailleurs liées à des accidents du travail ou en trajet professionnel.
L'état neuromusculaire compte aussi : une personne avec un équilibre fragile, une paralysie cérébrale, une ataxie (trouble de la coordination), ou une dystrophie musculaire présente un risque accru de chute mal contrôlée.
Comment reconnaître une fracture du calcanéum : symptômes et diagnostic
Signes cliniques et symptômes immédiats
Après une chute ou un choc sur le talon, les symptômes apparaissent immédiatement et sont très bruyants (au sens propre et figuré).
La douleur est intense et immédiate. Vous sentez un coup comme si vous aviez marché sur quelque chose d'extrêmement douloureux. Cette douleur ne diminue pas mais augmente progressivement. Elle s'installe non seulement au talon, mais peut irradier vers l'avant du pied et la cheville.
Le gonflement (œdème) apparaît rapidement. En quelques minutes à quelques heures, la région du talon et l'ensemble du pied enfle. La peau devient rouge ou violacée. Ce gonflement peut être impressionnant au point que la chaussure devient impossible à enfiler.
L'impossibilité d'appuyer sur le pied est caractéristique. Vous ne pouvez littéralement pas mettre le poids de votre corps sur ce pied. Même essayer provoque une douleur aigüe qui vous fait crier. Vous ne pouvez pas marcher et devez vous faire porter ou utiliser des béquilles.
Des contusions (bleus) et des écorchures peuvent être visibles s'il y a eu impact direct, mais parfois l'extérieur du pied paraît presque normal alors que l'intérieur est cassé.
Dans les cas graves, surtout si la fracture s'accompagne d'une plaie ouverte (fracture ouverte), il peut y avoir une hémorragie importante ou une infection.
Un point délicat : chez les personnes diabétiques avec neuropathie, la douleur peut être moins intense que prévu, ce qui retarde le diagnostic et aggrave les choses.
Examens d'imagerie pour confirmer le diagnostic
Aux urgences, le diagnostic commence souvent par une radiographie simple en urgence. Cet examen montre la fracture du calcanéum et donne une première idée de sa gravité. On recherche notamment l'angle de Böhler, qui mesure l'intégrité de la structure osseuse.
Mais la radiographie seule ne suffit pas toujours. Pour vraiment comprendre comment l'os s'est cassé, les médecins prescrivent un scanner haute résolution. Cet examen montre des coupes transversales détaillées du calcanéum et permet de visualiser exactement où sont les fractures, si elles touchent l'articulation avec le talus (ce qui est grave), et comment les fragments se sont déplacés. Le scanner prend quelques minutes et n'est pas douloureux (même si vous avez mal, le geste technique en lui-même est rapide).
Dans certains cas, une IRM peut être prescrite plus tard pour évaluer les dégâts aux parties molles (tendons, ligaments, muscles) autour de la fracture, mais ce n'est pas systématique en phase aigüe.
Parfois, une radiographie du talon situé au-dessus (l'articulation de la cheville) est aussi faite pour vérifier qu'aucune autre fracture associée n'a été oubliée.
Classification et gravité de la fracture
Les médecins classent les fractures du calcanéum en deux catégories principales.
Les fractures extra-articulaires (ou extra-thalamiques) ne touchent pas l'articulation avec le talus. Elles sont généralement moins graves et plus faciles à traiter. On peut souvent les gérer sans opération. Elles représentent environ 20 à 25 % des fractures du calcanéum.
Les fractures articulaires (ou thalamiques) traversent l'articulation entre le calcanéum et le talus. C'est la majorité des cas (75 à 80 %). Ces fractures sont plus graves parce qu'elles dérangent l'articulation qui fait bouger votre pied. Si les fragments ne sont pas repositionnés parfaitement, cette articulation devient arthrosique rapidement. Les complications à long terme (arthrose, douleurs chroniques) sont plus fréquentes.
Au sein des fractures articulaires, on distingue les fractures sans déplacement (fractures simples où les fragments ne se sont pas beaucoup éloignés les uns des autres) des fractures déplacées (où les fragments se sont écartés, rendant la forme de l'os très désorganisée).
Les fractures comminutives sont particulièrement complexes : l'os est cassé en trois ou quatre fragments au minimum. Elles requièrent presque toujours une opération pour espérer une bonne récupération.
Dans tous les cas, ces détails sont importants parce qu'ils orientent le choix du traitement : les fractures non déplacées et extra-articulaires sont souvent traitées sans opération, tandis que les fractures articulaires déplacées et comminutives exigent une prise en charge chirurgicale.
Traitement conservateur vs chirurgical : quelle approche choisir ?
Traitement orthopédique : indications et protocole
Le traitement orthopédique signifie sans opération. On immobilise simplement le pied et on laisse l'os se consolider par lui-même. C'est une approche validée pour certaines fractures du calcanéum.
Quand est-ce qu'on choisit cette approche ? Surtout pour les fractures sans déplacement (ou avec très peu de déplacement), les fractures extra-articulaires, et chez les patients dont l'état général ne permet pas une opération (âge très avancé, maladies graves, risque chirurgical trop élevé). Chez un patient en bonne santé avec une fracture simple, le traitement orthopédique peut aussi être une option si le patient accepte un risque légèrement plus élevé de complications à long terme.
Le protocole est relativement simple. On immobilise le pied à l'aide d'un plâtre, d'une botte de marche spécialisée, ou d'une orthèse pendant 6 à 8 semaines. Durant cette période, vous ne posez absolument pas le pied à terre. Vous vous déplacez avec des béquilles ou une chaise roulante. Cette période d'absence d'appui est cruciale pour la guérison.
Pendant ces 6 à 8 semaines, il y a peu d'exercices à faire, juste des mouvements très légers des orteils pour maintenir une circulation minimale. On prescrit aussi de la rééducation très progressive.
Après 6 à 8 semaines, on retire l'immobilisation, on vérifie à la radiographie que l'os se consolide, et on commence à appuyer progressivement. Vous passez des béquilles à une canne, puis à la marche sans aide.
Les avantages : pas d'opération, pas de cicatrice, pas de risques d'infection chirurgicale, moins de coûts. Les désavantages : le risque d'une consolidation imparfaite de la fracture est plus élevé, ce qui peut créer une déformation permanente du talon, une perte de la hauteur du pied (qui devient un peu "aplati"), et une arthrose précoce. De plus, environ 20 % des patients traités orthopédiquement ne sont pas satisfaits des résultats à distance.
Traitement chirurgical : techniques et bénéfices
La chirurgie vise à réassembler précisément les fragments de l'os, un peu comme un puzzle, pour restaurer la forme originale du calcanéum et surtout la congruence articulaire (l'ajustement parfait avec le talus au-dessus).
En 2026, la technique la plus courante est l'abord externe. Le chirurgien fait une incision sur le côté externe du talon, dégage doucement les parties molles, puis réalise directement une "réduction" : il remet les fragments à leur place. Ensuite, il les stabilise avec des plaques de métal (des ostéosynthèses) et des vis. L'incision est refermée par des points de suture.
Dans certains cas complexes, d'autres abords peuvent être utilisés (comme un abord par le dessous du pied), mais c'est moins fréquent et plus invasif.
L'intervention dure environ 1 à 2 heures selon la complexité. Vous êtes en anesthésie générale ou en anesthésie régionale (selon votre état de santé). Il n'y a pas de douleur pendant l'opération, bien sûr.
Après la chirurgie, les délais sont semblables : environ 6 à 8 semaines d'immobilisation sans appui. Puis reprise progressive de la marche pendant 2 à 4 semaines. Puis rééducation intensive pendant 2 à 4 mois.
Les avantages de la chirurgie : une restauration précise de la forme de l'os et de l'articulation, un risque très réduit d'arthrose précoce et de complications à long terme, une meilleure satisfaction des patients. Les désavantages : les risques opératoires (infection, lésion de structure, saignement), la cicatrice, le coût, et paradoxalement une légère augmentation du risque de problèmes au moment de la cicatrisation chez certains patients (notamment les diabétiques qui cicatrisent mal).
Il existe aussi une technique moins invasive appelée réduction percutanée : le chirurgien ne fait pas une grande incision, mais introduit des instruments spécialisés à travers la peau pour réduire la fracture "de l'intérieur". Cette technique est moins traumatisante pour les tissus environnants, mais elle exige une grande expertise et ne convient pas à toutes les fractures.
Critères de décision entre les deux approches
Le choix entre un traitement orthopédique et une opération dépend de plusieurs facteurs.
Le type de fracture est décisif. Une fracture articulaire déplacée ou comminutive bénéficie presque toujours de la chirurgie. Une fracture extra-articulaire simple peut être traitée orthopédiquement. Une fracture articulaire sans déplacement ou peu déplacée : là, le choix existe, et il dépend des autres facteurs.
L'état de santé du patient compte beaucoup. Si vous avez un cœur fragile, une mauvaise circulation, une maladie pulmonaire grave, une infection en cours, ou un état général très dégradé, la chirurgie présente des risques élevés. Dans ces cas, le traitement orthopédique est privilégié même pour une fracture grave. Si vous êtes en bonne santé, actif, jeune ou d'âge moyen, la chirurgie est plus facilement proposée.
Le diabète doit être bien contrôlé avant toute opération. Un diabète mal équilibré augmente le risque d'infection et de mauvaise cicatrisation. Chez un patient diabétique stable, la chirurgie est envisageable.
Vos attentes et votre mode de vie entrent en jeu. Si vous avez un travail physique, si vous pratiquez du sport régulièrement, si vous refusez à tout prix une arthrose précoce, la chirurgie offre plus de chances de bien récupérer. Si vous avez une vie plus sédentaire et que vous préférez éviter une opération, le traitement orthopédique est acceptable même avec un risque légèrement augmenté de complications.
Le délai entre la fracture et le traitement importe aussi. Idéalement, une opération devrait se faire dans les 2 à 3 semaines qui suivent la fracture. Si vous arrivez aux urgences le jour même ou le lendemain, c'est parfait. Si vous n'êtes vu qu'après 3 ou 4 semaines, et que l'œdème a déjà commencé à diminuer, la fenêtre pour opérer devient moins favorable (les tissus gonflés rendent la chirurgie plus difficile). Dans ce dernier cas, le traitement orthopédique peut être préféré.
Enfin, les données actuelles en 2026 montrent que pour une fracture articulaire vraiment déplacée, la chirurgie offre des résultats globalement meilleurs à long terme (moins de douleurs, moins d'arthrose, meilleure fonction), même si le risque court terme est légèrement augmenté. Pour les fractures plus simples, les deux approches donnent des résultats comparables, et le choix devient plus affaire de préférence.
Dans tous les cas, votre chirurgien vous présentera les deux options (si toutes les deux sont possibles), vous expliquera les avantages et les risques de chacune, et vous demandera votre avis après vous avoir donné le temps de réfléchir.
Rééducation et récupération : phases et durée totale
Phase d'immobilisation et gestion précoce
Les premières 6 à 8 semaines après la fracture (qu'elle ait été opérée ou non) sont consacrées à l'immobilisation totale du pied. Pendant cette période, votre talon ne doit absolument pas toucher le sol.
Comment ça se passe concrètement ? Vous portez un plâtre ou une botte orthopédique. Cette botte maintient votre pied dans une position fixe, empêchant tout mouvement de la cheville et du pied. Vous vous déplacez avec des béquilles (deux ou une selon votre équilibre) ou une chaise roulante. Si vous devez vous asseoir, vous surélevez votre jambe avec des coussins pour réduire le gonflement.
Pendant ces semaines, plusieurs choses se font en parallèle. D'abord, on vous prescrit du glaçage du pied (15 à 20 minutes, plusieurs fois par jour) pour réduire l'inflammation. On vous recommande aussi une surélevation maximale : quand vous êtes assis ou couché, votre pied doit être plus haut que le cœur, idéalement sur 3 ou 4 coussins. Cela aide l'œdème à diminuer.
On peut vous prescrire un anti-inflammatoire en phase très aiguë (les premiers jours) pour limiter la réaction inflammatoire exagérée.
Pendant cette immobilisation, on vous prescrit très peu d'exercices. Juste peut-être quelques mouvements très doux des orteils (quelques minutes par jour) pour ne pas que les muscles s'atrophient complètement et pour maintenir une circulation minimale dans le pied.
Psychologiquement, cette phase est difficile. Vous êtes immobilisé, dépendant des autres pour vos déplacements, et vous voyez votre pied gonfler sans pouvoir marcher. C'est normal de se sentir découragé. C'est aussi le moment où il faut accepter que la guérison prend du temps et que forcer les choses avant d'être prêt créerait des problèmes à long terme.
Vers la fin de cette phase (autour de la semaine 6 à 8), on vous fait une radiographie de contrôle pour vérifier que l'os a commencé à se consolider. Si tout va bien, on commence à enlever l'immobilisation progressivement.
Reprise progressive de l'appui et de la marche
Une fois que le radiographie montre une consolidation correcte (généralement vers 6 à 8 semaines), la phase suivante commence : la reprise très progressive de l'appui sur le pied.
Cette phase dure environ 2 à 4 semaines. Elle se fait graduellement. Votre kinésithérapeute ou votre médecin vous explique un plan précis.
La première étape : vous posez délicatement votre orteil au sol, juste pour toucher le sol sans vraiment appuyer. Vous restez sur vos béquilles pour supporter tout votre poids.
Une semaine plus tard : vous appuyez légèrement sur le pied (environ 25 % de votre poids) tout en gardant les béquilles. Cela veut dire que vous mettez un peu de poids sur le pied, mais pas tout votre poids.
Deux semaines plus tard : environ 50 % de l'appui. Vous partagez le poids entre vos béquilles et le pied.
Trois semaines plus tard : environ 75 % de l'appui. Vous mettez presque tout votre poids, mais gardez une béquille pour la sécurité.
Puis : appui complet à deux pieds, d'abord avec une canne, puis sans aide.
Cette progression n'est pas rigide. Chaque personne avance à son rythme. Si vous avez une douleur aigüe qui vous fait crier, c'est que vous allez trop vite. Il faut revenir en arrière et progresser plus lentement. Une douleur légère à modérée c'est acceptable, mais pas la douleur aigüe.
Pendant cette phase, on continue le glaçage après chaque petit exercice et la surélevation du pied en position assise ou allongée.
Le kinésithérapeute vous aide aussi à commencer des exercices de mobilité : des mouvements légers de la cheville (flexion, extension), des mouvements de l'avant-pied. Ces exercices restaurent peu à peu la mobilité articulaire qui diminue pendant l'immobilisation.
Renforcement musculaire et récupération fonctionnelle
Après cette phase de reprise de l'appui, vous entrez dans la phase principale de rééducation, qui dure environ 2 à 4 mois. Pendant cette période, vous commencez à vraiment "reconditionner" votre pied et votre jambe.
L'objectif principal est de retrouver une marche normale. Après l'immobilisation, votre démarche est souvent bancale, douloureuse, ou asymétrique (vous appuyez moins sur un côté que l'autre). Le kinésithérapeute travaille sur la qualité de votre marche : position du corps, équilibre, coordination des deux jambes, longueur des pas, régularité du rythme.
Le renforcement musculaire commence progressivement. Les muscles de votre mollet (le soléaire et le gastrocnémien) se sont affaiblis pendant 2 mois sans usage. De même, les petits muscles stabilisateurs du pied et de la cheville. On fait des exercices simples : soulever les talons (se mettre sur la pointe des pieds et revenir), comprimer une balle sous le pied avec les orteils, des mouvements de résistance avec des élastiques, etc.
Graduellement, on augmente la difficulté : faire ces exercices sur un seul pied, les faire sur un sol instable (comme un coussin), ajouter des poids, etc.
On travaille aussi l'équilibre. Après une fracture du talon, l'équilibre est souvent affecté parce que le pied ne "sent" plus vraiment le sol correctement. On s'entraîne à tenir debout sur un seul pied, à marcher en ligne droite, à marcher en arrière, à se tourner rapidement, etc.
La flexibilité et la mobilité complète sont restaurées progressivement. Des exercices d'étirement des mollets, du pied, de la cheville, sont importants pour éviter une raideur permanente.
La plupart des patients voient une amélioration visible au bout de 2 mois de cette phase intensive. Ils marchent presque normalement, sans canne, et commencent à refaire certaines activités du quotidien (faire les courses, monter les escaliers, etc.). À 4 mois, beaucoup sont proches de la récupération complète.
Cependant, cette phase de rééducation n'est pas quelque chose qu'on fait juste au cabinet du kinésithérapeute. On y va 2 à 3 fois par semaine, mais c'est vous qui devez faire les exercices à la maison, tous les jours. Les séances chez le kinésithérapeute sont pour apprendre les bons gestes, progresser dans la difficulté, et être surveillé. Le travail à la maison est ce qui vraiment fait la différence entre une récupération complète et une récupération partielle avec des séquelles.
Délais de reprise des activités et du travail
Une question pratique et importante : quand peut-on vraiment revenir à sa vie d'avant ?
Pour la marche normale et la vie quotidienne (faire les courses, cuisiner, faire son ménage) : généralement 3 à 4 mois. Certains patients y arrivent à 2,5 mois s'ils progressent bien, d'autres en mettent 5 ou 6 si la fracture était complexe ou s'il y a des complications.
Pour le travail : cela dépend vraiment du type de travail. Si vous avez un travail de bureau, assis à un ordinateur, vous pouvez reprendre dès 6 à 8 semaines (au moment où vous commencez à marcher sans béquilles), avec des pauses pour lever les jambes et glaçer le pied régulièrement. Si votre métier exige de rester debout longtemps, de marcher beaucoup, ou de porter des charges, il faut attendre 3 à 4 mois au minimum, souvent 5 à 6 mois, pour un retour à temps plein sans restrictions.
Pour les travaux en hauteur ou sur chantier (métiers à risque de nouvelle chute) : au moins 4 à 6 mois, et souvent on demande une visite médicale du travail avant le retour.
Pour les activités sportives : c'est la question que les patients attendent avec impatience.
La marche rapide et la marche de loisir : 3 à 4 mois pour la plupart. La natation : environ 2 à 3 mois (même s'il faut être prudent avec les bains chauds trop prolongés). Le vélo et les appareils de cardio-training : 3 à 4 mois. La course à pied (petit jogging facile) : 4 à 5 mois pour les chanceux, 6 mois pour la majorité. Les sports "sauteurs" (basketball, volley, athlétisme, danse) ou les sports de contact : 5 à 6 mois minimum, souvent plus. Les sports très exigeants en appui du pied (escalade) : 6 mois minimum, voire 9 à 12 mois.
L'important à comprendre : revenir à une activité sport trop tôt augmente le risque de complication (réfracture, aggravation de l'articulation, apparition d'une arthrose accélérée). Mieux vaut être conservateur et reprendre progressivement qu'être impatient et vous refaire mal.
En résumé, la trajectoire typique est : 8 semaines d'immobilisation, 3-4 semaines de reprise progressive de l'appui, 2-4 mois de rééducation intensive. À 4-5 mois, vous êtes généralement capable de refaire vos activités quotidiennes. À 6 mois, vous pouvez reprendre la plupart des activités normales. Après 12 mois, vous êtes au point optimal.
Complications et séquelles : comment les prévenir et les traiter
Arthrose post-traumatique et douleurs chroniques
La complication à long terme la plus fréquente après une fracture du calcanéum est l'arthrose de l'articulation entre le calcanéum et le talus (appelée articulation subtalienne). Environ 10 à 20 % des patients développent une arthrose cliniquement gênante quelques années après la fracture.
Pourquoi ça arrive ? Parce que l'articulation a été traumatisée par la fracture. Même si la fracture a été bien réduite et bien opérée, la surface cartilagineuse de l'articulation a été endommagée par le choc initial. Progressivement, au fil des années, ce cartilage s'use et dégénère. Vous ressentez une douleur progressive au talon, surtout après avoir marché longtemps ou après une activité physique intense.
Comment prévenir ou retarder cette arthrose ? D'abord, la prévention passe par une réduction optimale de la fracture. Si vous avez eu une opération et que la fracture a été bien rétablie dans sa position anatomique originale, le risque d'arthrose précoce diminue. Si la fracture a mal consolidé (reste déplacée), le risque augmente. C'est une raison pour laquelle la chirurgie, même si elle comporte un risque court terme, diminue le risque long terme.
Ensuite, adopter une bonne hygiène mécanique du pied aide à réduire l'usure du cartilage. Cela veut dire : porter des chaussures bien amorties (ne pas marcher pieds nus dur un carrelage), limiter les activités très exigeantes pour le pied (marathon, sports d'impact répétés), maintenir un poids normal (moins de charge sur le pied), étirer régulièrement les muscles du mollet (pour réduire les tensions). Quelques minutes d'exercices quotidiens à la maison sont bénéfiques à long terme.
Si une arthrose se développe et que vous avez des douleurs, le traitement repose d'abord sur la physiothérapie (renforcement, étirements) et l'anti-inflammatoire occasionnel. Les infiltrations d'acide hyaluronique ou de corticoïdes locaux dans l'articulation peuvent aider certains patients. Si la douleur devient réellement handicapante, on peut envisager une arthrodèse (fusion de l'articulation subtalienne), une intervention chirurgicale qui supprime les mouvements de l'articulation donc la douleur, mais limite aussi la mobilité du pied. Cette intervention se fait rarement en urgence, plutôt après des années d'arthrose symptomatique.
Autres complications possibles et leur prise en charge
Outre l'arthrose, d'autres complications peuvent survenir.
Le pied plat post-traumatique : la forme du pied se modifie après la fracture. L'arche plantaire diminue, le pied devient plus "plat". Cela rend la marche moins efficace, moins amortie. On peut traiter cela avec des semelles orthopédiques spécialisées qui soutiennent l'arche du pied et améliorent le confort.
La raideur persistante : quelques patients gardent une raideur chronique de la cheville même après mois de rééducation. Ils ne peuvent pas fléchir ou étendre le pied comme avant. Des étirements quotidiens et persistants à la maison aident. Parfois, après 6 mois de raideur persistante, une séance intensive de kinésithérapie spécialisée ou une manipulation doucement effectuée peut aider, mais c'est rare.
Les douleurs résiduelles du talon : environ 5 à 10 % des patients gardent des douleurs chroniques au talon même après une récupération bien menée. Ces douleurs peuvent être dues à des cicatrices nerveuses, à une raideur des tissus, ou à des micromouvements résiduels des fragments osseux consolidés. On traite cela par la physiothérapie continue, parfois des anti-inflammatoires chroniques, et très rarement par une intervention nerveuse ou une nouvelle opération.
L'infection en cas de chirurgie : une complication immédiate plus que à long terme. Si une infection bactérienne apparaît après la chirurgie, elle nécessite une prise en charge par antibiotiques, parfois même un nettoyage chirurgical supplémentaire. Cela arrive chez 1 à 5 % des patients opérés, plus souvent chez les diabétiques ou immunodéprimés.
Les problèmes de cicatrisation : si l'incision chirurgicale cicatrise mal, elle peut rester douloureuse, sensible, ou même se rouvrir. Une prise en charge locale (pansements spécialisés, soin infirmier) est nécessaire. Rarement, il faut une deuxième opération pour bien fermer la plaie.
Les lésions nerveuses : le nerf qui innerve la région du talon (le nerf du sural) passe près de la zone d'opération. Dans environ 5 à 10 % des cas après chirurgie, il y a une irritation ou une lésion de ce nerf. Vous ressentez une douleur brûlante ou des sensations bizarres (fourmillements) sur le côté externe du pied. Habituellement, cela s'améliore avec le temps, mais peut persister quelques mois.
La réfracture : si vous retournez aux activités trop exigeantes trop tôt, ou si vous avez une chute après la récupération, le pied fracturé peut refracasser. C'est rare si vous avez suivi les conseils, mais possible. Quand ça arrive, il faut reprendre une prise en charge similaire à celle de la première fracture.
En résumé, la majorité des patients (environ 70 à 80 %) récupèrent complètement d'une fracture du calcanéum et vivent sans douleurs ou avec des douleurs minimes à long terme. Les 20 à 30 % restants ont soit une arthrose légère à modérée qui gêne occasionnellement, soit des douleurs résiduelles chroniques légères qui se gèrent avec des exercices et une bonne hygiène de vie. Les complications graves sont rares si on suit les protocoles et les conseils.
Conclusion
Une fracture du calcanéum change temporairement votre vie, mais elle n'a pas besoin de la détruire. C'est une blessure sérieuse qui exige une immobilisation longue et une rééducation patiente, mais le système médical dispose en 2026 de méthodes éprouvées pour la prendre en charge.
Trois points clés à retenir : d'abord, le choix entre chirurgie et traitement orthopédique se fera en fonction de la gravité de votre fracture, de votre état de santé, et de vos attentes. Demandez à votre médecin d'expliquer clairement les avantages et les risques des deux options. Deuxièmement, la phase d'immobilisation (6 à 8 semaines) n'est pas perdue : elle est indispensable et forcer les choses n'accélère pas la guérison. Troisièmement, c'est votre implication personnelle en rééducation et en exercices à la maison qui détermine vraiment la qualité de votre récupération. Un bon kinésithérapeute vous guide, mais c'est vous qui faites le travail quotidien. En suivant ces principes, vous pouvez espérer reprendre vos activités normales dans 3 à 6 mois et minimiser le risque de complications à long terme. La patience maintenant vous évite de la souffrance plus tard.