Fasciite plantaire : symptômes, causes et traitements
Cette douleur lancinante au talon qui vous réveille dès les premiers pas du matin, cette sensation d'étau qui se resserre en fin de journée, ce supplice qui s'intensifie après une période assise : vous n'êtes pas seul(e) à vivre cela. La fasciite plantaire touche des millions de personnes chaque année, du sportif amateur au salarié passant ses journées à son bureau, du jeune adulte au retraité. Et contrairement à ce qu'on croit souvent, cette douleur n'est pas une fatalité liée à l'âge ou à la malchance.
La bonne nouvelle ? Vous pouvez agir. En comprenant ce qui se passe réellement dans votre pied, en identifiant les vraies causes (et non les fausses idées reçues), et surtout en mettant en place des gestes concrets au quotidien, vous pouvez retrouver une marche sans douleur. Cet article vous guide pas à pas, sans prise de tête, dans la réalité de cette problématique et ses solutions.
| Aspect | Détails |
|---|---|
| Qu'est-ce que c'est | Inflammation du fascia plantaire, structure fibreuse reliant le talon aux orteils |
| Symptôme principal | Douleur au talon, surtout le matin et après les repos prolongés |
| Causes courantes | Surcharge mécanique, prise de poids rapide, chaussures inadaptées, posture |
| Mythes courants | L'épine calcanéenne n'est PAS responsable ; elle peut exister sans douleur |
| Traitements efficaces | Exercices ciblés, étirements, renforcement, infiltrations, rééducation |
À retenir
La fasciite plantaire n'est pas due à l'épine calcanéenne, mais à une surcharge du fascia plantaire. C'est une réaction inflammatoire liée à votre biomécanique, vos habitudes et votre charge mécanique globale. La bonne nouvelle : en identifiant ces facteurs et en adaptant votre quotidien, 90 % des cas s'améliorent sans chirurgie. L'action précoce diminue grandement le temps de récupération.
Qu'est-ce que la fasciite plantaire et comment la reconnaître ?
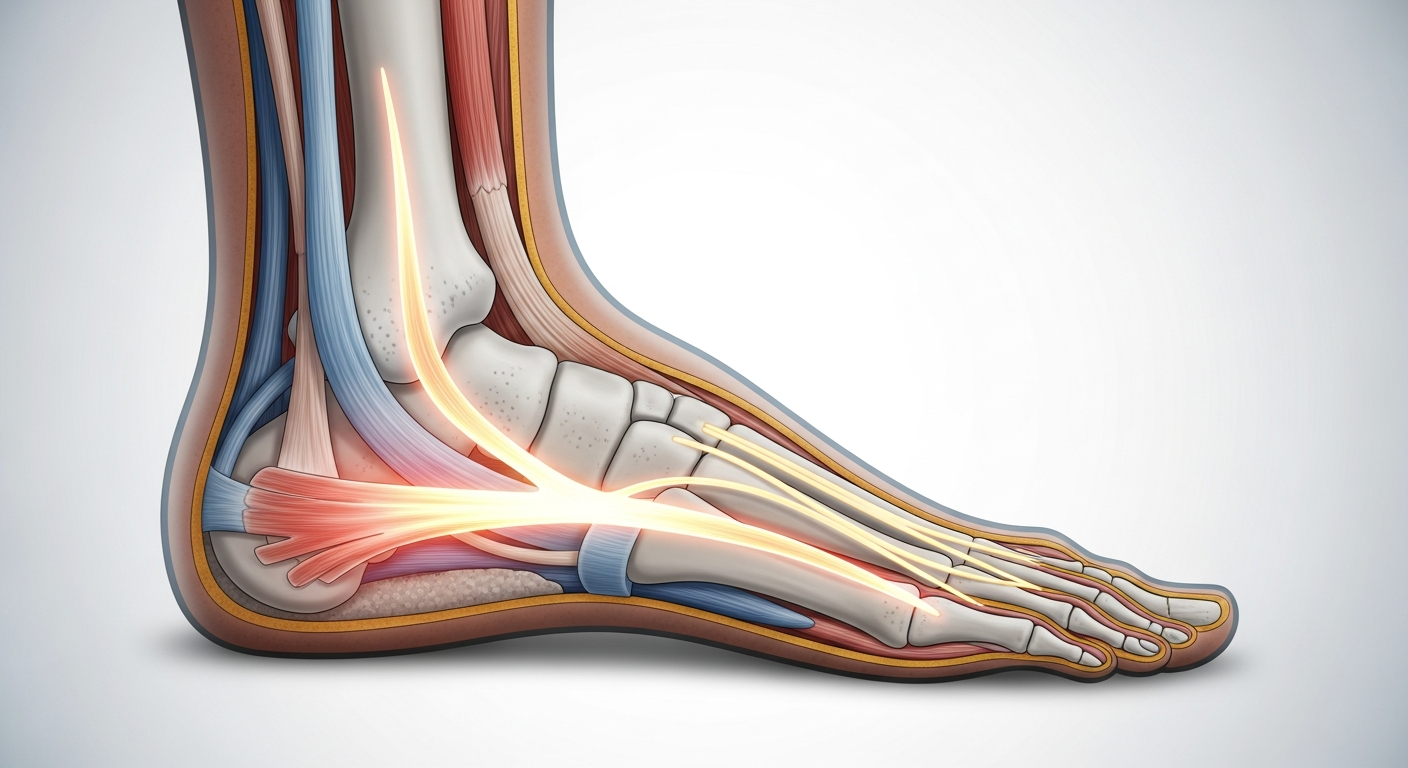
Commençons par les bases. Votre pied n'est pas juste une structure passive qui vous porte : c'est un ensemble sophistiqué de 26 os, de muscles, de tendons et de ligaments qui travaillent ensemble à chaque pas. Au cœur de cette architecture se trouve le fascia plantaire, une bande fibreuse épaisse et résistante qui s'étend du talon (calcanéum) jusqu'à la base de vos orteils. Son rôle ? Amortir les chocs, soutenir la voûte plantaire et stabiliser votre pied lors de la marche et de la course.
Quand ce fascia subit une charge trop importante ou répétée, il se fatigue. Des microlésions apparaissent à sa base, particulièrement à l'insertion sur le talon. Le corps réagit à ces microlésions par une inflammation, d'où le nom "fasciite". C'est cette inflammation qui génère la douleur caractéristique. Et ici, un point fondamental : cette douleur n'a rien à voir avec une "épine calcanéenne" (une petite excroissance osseuse visible à la radiographie). L'épine est une conséquence du surmenage du fascia, pas sa cause. Beaucoup de gens ont une épine sans ressentir aucune douleur, et beaucoup souffrent sans avoir d'épine. C'est un détail qu'on oublie trop souvent.
Les symptômes révélateurs à ne pas ignorer
La fasciite plantaire se reconnaît par un cortège de signes qui, mis bout à bout, laissent peu de place au doute.
La douleur au talon ou sous l'arche du pied est le signal majeur. Cette douleur est généralement localisée à la base du talon (insertion du fascia) ou le long de l'arche plantaire. Elle peut rayonner jusqu'aux orteils chez certaines personnes. La sensation est souvent décrite comme une douleur lancinante, une sensation de brûlure, voire une gêne sourde et persistante.
Le timing de la douleur est vraiment caractéristique. Le matin, au premier pas, c'est souvent le pire : votre fascia a passé la nuit au repos, les tissus se sont "raidis", et la première mise en charge provoque un pic douloureux. Après quelques pas, la douleur s'améliore souvent un peu car le fascia "se réchauffe". Puis, après une longue période assise ou sans charge (bureau, voiture), la douleur resurgit à la reprise de la marche. C'est un cycle caractéristique que les patients reconnaissent immédiatement.
La raideur sous le pied le matin est un symptôme que beaucoup rapportent : sensation d'étirement, de tension, comme si le bas du pied était bloqué. Cette raideur s'améliore progressivement au fil de la journée.
L'aggravation avec certains gestes complète le tableau. Rester debout longtemps, marcher beaucoup, monter des escaliers, sauter, courir : tous ces gestes augmentent la charge mécanique sur le fascia et aggravent la douleur. Inversement, le repos améliore les symptômes.
Diagnostic : au-delà de l'épine calcanéenne
Votre médecin ou kinésithérapeute pose le diagnostic de fasciite plantaire principalement sur l'histoire que vous racontez et l'examen physique. Ils vont vous demander quand la douleur a commencé, dans quelles situations elle s'aggrave, comment elle évolue. Puis ils palpent le point douloureux (généralement à l'insertion du fascia sur le talon) et testent la flexibilité de votre cheville et de vos orteils.
L'imagerie (radiographie, échographie, IRM) n'est pas systématique. Si elle est réalisée, elle sert à vérifier l'absence d'autres problèmes (fracture, arthrite) et à visualiser le contexte anatomique. La radiographie peut montrer une épine calcanéenne, mais rappelons-le : cette épine n'est qu'un marqueur de surmenage passé. Elle ne cause pas la douleur. Des patients sans épine souffrent beaucoup, et d'autres avec une épine n'ont aucune douleur.
L'échographie peut révéler l'épaissississement ou l'inflammation du fascia plantaire. L'IRM donne une vision encore plus détaillée des tissus mous. Mais ces examens sophistiqués ne changent généralement pas le traitement : c'est votre clinique (symptômes + examen physique) qui guide la prise en charge.
Quelles sont les véritables causes et facteurs de risque ?
Ici, on arrive à la vraie question : pourquoi votre fascia plantaire s'enflamme-t-il ? La réponse n'est jamais unique. C'est toujours une combinaison de facteurs, souvent plusieurs qui s'ajoutent les uns aux autres, créant une "surcharge" du système.
Les mécanismes de développement de la fasciite plantaire
La surcharge mécanique progressive est le mécanisme numéro un. Imaginez que votre fascia a une "capacité de tolérance" à la charge. Tant que vous restez en dessous, tout va bien. Mais si vous dépassez cette capacité, le tissu se fatigue et microfissure. Comment on dépasse cette capacité ? En augmentant brutalement l'activité (reprendre la course après 6 mois d'inactivité), en changeant de terrain (passer de routes plates à des escaliers), ou simplement en mettant plus de poids sur vos pieds (gain de poids rapide).
L'inadéquation posturale et biomécanique joue un rôle majeur. Si vos pieds "travaillent mal" mécaniquement, le stress se concentre sur le fascia. Par exemple, si vous avez un pied très plat (pronation excessive), l'arche s'affaisse à chaque pas, étirant énormément le fascia. À l'inverse, un pied très creux (supination) ne distribue pas bien les forces. Une faiblesse des muscles de la jambe inférieure (mollets, tibial) force aussi le fascia à compenser. Une mauvaise posture générale (bassin basculé en avant, jambes rigides) affecte toute la chaîne mécanique.
L'étirement et la raideur des mollets jouent un rôle souvent sous-estimé. Vos mollets (gastrocnemius et soléaire) sont reliés biomécaniquement au fascia plantaire via l'arche du pied. Un mollet tendu ou court raccourcit toute la chaîne postérieure du membre inférieur, augmentant la tension sur le fascia. Beaucoup de gens qui passent leurs journées assises ont des mollets très raides, ce qui les prédispose à la fasciite.
L'inflammation chronique locale peut être entretenue par des micro-traumatismes répétés. Chaque petit trauma crée un mini-appel inflammatoire. Si vous ne donnez pas le temps à votre fascia de récupérer entre les traumatismes, l'inflammation devient chronique. C'est ce qui explique pourquoi un repos complet (4-6 semaines) résout souvent le problème : vous stoppez les micro-traumatismes et vous rompez le cycle inflammatoire.
Les facteurs de risque à connaître
Le poids corporel est un facteur statistique important. Chaque kilogramme supplémentaire augmente la charge sur vos pieds. Une personne de 100 kg qui gagne 10 kg en trois mois surcharge ses pieds soudainement. Ce gain rapide est plus problématique qu'un poids stable depuis longtemps, car le corps ne s'est pas adapté à la nouvelle charge.
L'âge apparaît comme facteur de risque, mais pas pour les raisons qu'on imagine. Ce n'est pas qu'après 50 ans votre fascia devient magiquement fragile. C'est plutôt que, cumulativement, les facteurs s'ajoutent : moins d'activité physique régulière, raideur musculaire accrue, posture qui se détériore avec les années, chaussures parfois inadaptées. Les jeunes sportifs souffrent aussi énormément de fasciite, surtout s'ils augmentent brutalement leur entraînement.
Le type d'activité physique compte. La course à pied, le saut, les activités qui sollicitent les pieds intensément augmentent le risque. Mais paradoxalement, la sédentarité augmente aussi le risque : des pieds "mous" et non préparés à l'effort se blessent facilement. Le juste milieu est une activité modérée et progressive.
Les chaussures inadaptées sont une cause classique. Des chaussures plates sans amorti (ballerines, sandales minimalistes), des talons trop hauts qui créent une tension chronique du mollet, ou tout simplement des chaussures usées qui n'offrent plus de soutien : tout cela peut déclencher ou aggraver une fasciite. Cela dit, ce n'est pas juste la chaussure isolément, c'est l'interaction entre votre biomécanique et votre chaussure.
Les conditions inflammatoires chroniques (spondylarthrite ankylosante, polyarthrite rhumatoïde, psoriasis) prédisposent à la fasciite plantaire. Ici, l'inflammation générale du corps crée un terrain propice aux inflammations locales.
Le stress chronique et le sommeil insuffisant jouent un rôle indirect mais réel. Un stress chronique maintient votre système immunitaire en semi-alerte, favorisant l'inflammation. Un mauvais sommeil ralentit la récupération tissulaire. Si vous dormez 5 heures par nuit et que vous êtes constamment stressé(e), votre fascia plantaire a beaucoup moins de chances de récupérer d'une fatigue mécanique.
Comment traiter la fasciite plantaire : des solutions éprouvées ?
La bonne nouvelle est que 90 % des cas de fasciite plantaire se résolvent sans chirurgie. Oui, vous avez bien lu : quatre-vingt-dix pour cent. Cela signifie que même si votre douleur semble intolérable aujourd'hui, vous avez très probablement un chemin clair vers la guérison. Le secret ? Commencer tôt, être cohérent(e) et comprendre que le traitement n'est jamais passif.
Les approches non chirurgicales et rééducation
Le repos relatif est le fondement. Pas "ne pas bouger" (ce qui aggrave souvent les choses), mais arrêter les activités qui déclenchent la douleur. Si la marche prolongée vous fait mal, réduisez-la. Si la course aggrave la douleur, arrêtez temporairement. Donnez à votre fascia la chance de cicatriser ces microlésions. Typiquement, 4 à 6 semaines de repos relatif permettent déjà une amélioration significative.
Les exercices d'étirement sont un pilier du traitement. Vos mollets doivent être assouplis : tenez-vous face à un mur, un pied devant l'autre, en gardant le talon arrière au sol et en vous penchant vers l'avant jusqu'à sentir un léger étirement dans le mollet. Tenez 30 secondes, trois fois par jour. Les pieds aussi méritent de l'étirement : assis, vous pouvez etirer la plante de votre pied en repliant les orteils vers le tibia et en sentant l'étirement sous votre pied. Des bandes élastiques de contention plantaire (chaussettes de nuit spéciales) qui vous maintiennent le pied en extension toute la nuit aident beaucoup : vous vous levez avec un pied "pré-étirés" et la douleur matinale diminue souvent drastiquement.
Le renforcement musculaire ciblé corrige les déséquilibres biomécaniques. Votre tibial antérieur (muscle devant la jambe) et vos petits muscles intrinsèques du pied (muscles à l'intérieur même du pied) doivent être forts pour bien soutenir l'arche. Des exercices simples : marcher pieds nus sur le sable ou l'herbe (stimule les petits muscles du pied), faire des flexions plantaires et dorsales avec une bande élastique, faire des relevés de talon sur une jambe pour renforcer les mollets dans une position fonctionnelle. L'objectif est de créer un équilibre : vos mollets se renforcent et s'assouplissent, vos muscles du pied se réveillent.
L'application de glace apaise l'inflammation locale. Après une période de marche ou d'activité, appliquez de la glace sur votre talon pendant 15 minutes. Vous pouvez aussi remplir une bouteille de glaçons et la faire rouler sous votre pied : cela masse le fascia tout en le refroidissant. C'est particulièrement utile en fin de journée.
Les chaussures adaptées ne règlent jamais le problème seule, mais les bonnes chaussures le facilitent beaucoup. Vous cherchez un amorti plantaire (semelle intérieure) qui soutient l'arche et amortit les chocs. Des semelles orthopédiques sur mesure (faites par un podologue) peuvent être très utiles si vous avez une biomécanique particulière. L'idée n'est pas de créer une dépendance à la semelle, mais de normaliser les forces durant votre rééducation.
La rééducation kinésithérapique professionnelle accélère grandement le processus. Un kinésithérapeute évalue votre biomécanique globale (posture, force, flexibilité), puis crée un programme progressif. Technique manuelle, exercices fonctionnels, pédagogique sur l'ergonomie et les gestes au quotidien : tout cela ensemble a un pouvoir bien supérieur à une approche isolée.
Les infiltrations et médecine régénérative
Les infiltrations de corticoïdes sont proposées quand les mesures de base ne suffisent pas après 6 à 12 semaines. Une injection de corticoïde dans la zone inflammatoire réduit rapidement l'inflammation et soulage la douleur. Attention : ce soulagement est temporaire (quelques mois) et n'est pas une solution de fond. Les corticoïdes apaisent la flamme, mais ne construisent pas une structure résiliente. C'est pourquoi cette injection fonctionne mieux quand elle est combinée avec des exercices de renforcement : le soulagement donne du temps au fascia de s'adapter et se renforcer.
Les infiltrations de plasma riche en plaquettes (PRP) gagnent en popularité. Le PRP contient des facteurs de croissance qui stimulent la réparation tissulaire. L'idée est que plutôt que d'éteindre l'inflammation (comme les corticoïdes), on l'amplifie de façon contrôlée pour accélérer la guérison. Les résultats sont prometteurs, mais plus chers et moins remboursés. C'est une option quand l'approche conservatrice classique stagne.
Les infiltrations d'acide hyaluronique ou d'autres produits de viscosupplémentation sont moins étudiées pour la fasciite, mais quelques centres les proposent. L'idée est de protéger les tissus et de créer un environnement favorable à la guérison.
L'onde de choc extracorporelle (OSCE) est une technique où on envoie des ondes de choc (pas électriques, mécaniques) sur la zone inflammée. Cela stimule la réparation tissulaire et réduit la douleur. C'est non-invasif et sans injection. Les résultats sont hétérogènes selon les études, mais de nombreux patients en rapportent du bénéfice.
Quand envisager la chirurgie ?
La chirurgie (libération du fascia plantaire) n'est envisagée que dans moins de 5 % des cas, typiquement après 12 mois d'approche conservatrice sans amélioration. L'intervention consiste à créer une petite incision et à "libérer" partiellement le fascia plantaire pour diminuer la tension. Les risques incluent des douleurs résiduelles, une instabilité de l'arche du pied (perte du soutien naturel), et une récurrence possible.
En 2026, il existe aussi des approches mini-invasives : injection d'agents dégradant le tissu cicatriciel (comme la dissolution de collagne), ablation par radiofréquence, cryothérapie (congélation), ou même embolisation (occlusion de petits vaisseaux pour réduire l'inflammation). Ces techniques sont moins agressives que la chirurgie ouverte, mais demandent une expertise spécialisée. La décision de recourir à ces approches doit être prise avec un spécialiste en imagerie interventionnelle ou en chirurgie du pied.
Les complications à éviter et conseils de prévention
Comment éviter une récidive de fasciite plantaire
Une fois votre fasciite plantaire guérie, le défi est d'éviter qu'elle ne revienne. Les récidives ne sont pas rares, mais elles sont largement prévenables par la connaissance et l'action.
Maintenez vos exercices d'étirement même après la disparition de la douleur. Les mollets qui redeviennent raides, c'est presque inévitable : c'est la nature. Donc intégrez les étirements de mollets dans votre routine, au même titre que le brossage des dents. Deux fois par jour, 30 secondes chaque jambe, c'est l'assurance-vie de votre fascia plantaire.
Construisez progressivement votre activité physique plutôt que par sauts brutaux. Si vous reprenez la course, augmentez le volume de 10 % par semaine maximum. Si vous augmentez votre standing (plus de marche), faites-le graduellement. Votre pied a une "charge de travail" qu'il peut supporter sans problème, mais franchissez ce seuil trop vite et vous rembobinez le film de la blessure.
Contrôlez votre poids de façon stable. Les fluctuations rapides (gain ou perte de 10 kg en trois mois) déstabilisent vos pieds. Un poids stable, même s'il est légèrement supérieur à ce qu'on souhaiterait, est bien mieux qu'un yo-yo pondéral.
Investissez dans de bonnes chaussures et changez-les régulièrement. Même une bonne chaussure s'use : après 500-800 km de marche, l'amorti se dégrade. Si vous marchez beaucoup, ayez deux paires de chaussures et alternez-les.
Soignez votre sommeil et votre stress. Ces deux facteurs affectent votre capacité à cicatriser et à récupérer. Si vous dormez mal chroniquement ou si vous vivez sous stress constant, votre risque de récidive augmente. Investissez en sommeil et en gestion du stress : ce ne sont pas du luxe, c'est de la prévention active.
Les gestes du quotidien pour soulager la douleur
Le massage du fascia plantaire est un geste simple que vous pouvez faire vous-même. Assis ou debout, posez votre pied sur une balle de massage (balle de tennis ou spécifique) et appliquez une pression confortable en roulant la balle sous votre pied, de l'avant à l'arrière, pendant 2-3 minutes. Cela réchauffe le tissu, le mobilise et réduit la tension. Fait régulièrement (quotidiennement, idéalement), c'est un geste très efficace.
L'alternance froid-chaud peut être apaisante. Après une activité, appliquez du froid (10 minutes) pour réduire l'inflammation. En fin de soirée, une application tiède (pas chaude) favorise la circulation et la détente. Écoutez votre pied : certains jours il aime le froid, d'autres le tiède.
L'éducation posturale au quotidien c'est vraiment du temps gagné. Quand vous êtes assis(e), ne laissez pas vos pieds "pendre" : posez-les sur le sol avec le talon ancré. Quand vous êtes debout longtemps, bougez régulièrement, ne restez pas figé(e) sur place. Quand vous montez des escaliers, appuyez-vous davantage sur la plante du pied (pas uniquement le talon). Ces petits gestes préviennent l'accumulation de fatigue du fascia.
L'hydratation et la nutrition pour une inflammation contrôlée. Un corps bien hydraté cicatrise mieux. Une alimentation riche en oméga-3 (poissons gras, lin, noix) et en antioxydants (fruits, légumes colorés) aide à moduler l'inflammation. Rien d'extraordinaire : juste les bases d'une bonne hygiène de vie.
La prévention des pics de douleur anticipés. Si vous savez qu'une journée sera chargée (longs trajets à pied, événement qui vous tiendra debout longtemps), préparez votre pied : exercices d'étirement le matin, chaussures optimales, application tiède le soir pour aider à la détente. C'est de la prévention active face à un facteur de risque connu.
Conclusion
La fasciite plantaire n'est ni une fatalité ni une maladie mystérieuse. C'est une réaction du corps à une surcharge mécanique : votre fascia plantaire vous signale qu'il travaille trop fort, trop vite, ou dans un contexte où il n'est pas assez résilient. Le message n'est pas "ton pied est cassé", c'est "réajuste ta charge et renforce ta fondation".
Quatre-vingt-dix pour cent des cas se résolvent avec une approche cohérente : repos relatif, étirement, renforcement progressif, chaussures adaptées, gestion du poids et du stress. Quelques patients ont besoin d'infiltrations ou d'approches plus avancées, et une infime minorité requiert de la chirurgie. Mais la majorité ? La majorité guérit en restant actrice de sa propre réparation.
En 2026, vous disposez de tous les outils pour comprendre votre problématique et agir. N'attendez pas que la douleur devienne chronique pour agir : chaque semaine compte. Consultez un kinésithérapeute ou un médecin spécialiste du pied qui pourra évaluer votre situation spécifique, creuser les vraies causes et bâtir avec vous un plan d'action personnalisé. Votre pied vous porte tous les jours : il mérite qu'on en prenne soin avant que la douleur ne vous y force.